Links de passagem do livro para 4.2.3 Area 3 – Equipment and materials

Etapa 3.1 – Seleção, aquisição, instalação e configuração do equipamento
Para os testes cutâneos de TB infecção, é preciso haver um refrigerador isolado ou de uso médico para armazenar consumíveis (tuberculina ou antígenos de TB), vacinas e medicamentos. Geradores ou sistemas de fornecimento de energia de reserva também são necessários. Os frascos de tuberculina devem ser armazenados a 2 a 8 °C (35 a 46 °F), ao abrigo da luz, na embalagem original e separados de outros frascos semelhantes (para evitar confusão). Refrigeradores com freezer de uma única porta não são adequados. Os consumíveis para testes cutâneos não devem ser armazenados na porta do refrigerador. A temperatura deve ser monitorada usando um termômetro digital cuja sonda esteja inserida em um frasco de glicol biosseguro ou em um frasco de esferas de vidro. Deve-se manter um registro diário da temperatura, incluindo (quando possível) as temperaturas máxima e mínima. Todo material do teste cutâneo de TB infecção que tenha sido exposto a temperaturas congelantes (abaixo de 0 °C) ou armazenado acima de 8 °C deve ser descartado (56).
Além dos materiais do teste cutâneo, os únicos consumíveis necessários são luvas, agulhas, seringas e algodão. É fundamental ter uma equipe capacitada (consulte a Área 4).
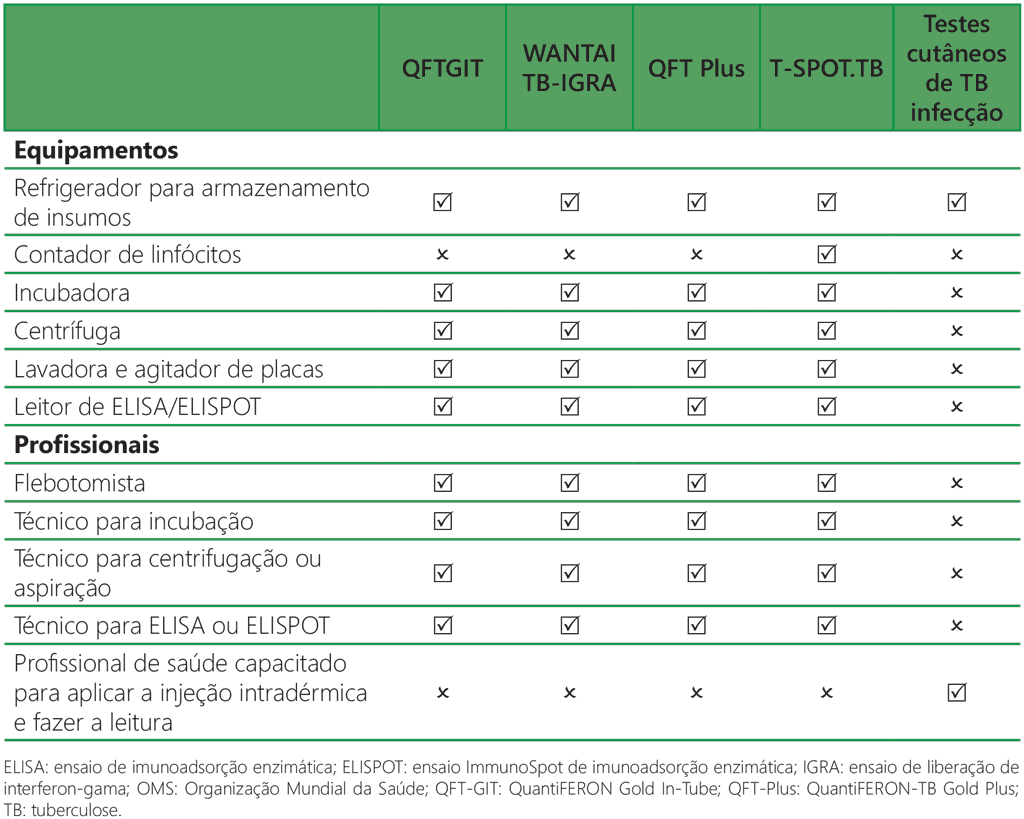
No caso dos IGRAs, são necessários laboratórios equipados. A Tabela 4.1 lista os equipamentos e profissionais necessários para os testes. Tubos, agulhas, luvas e outros materiais para a coleta de amostras de sangue também são necessários, bem como pipetas e outros insumos normais de laboratório. Para o T-SPOT.TB, são necessários alguns insumos especiais, inclusive corantes para contagem de CMSPs, controles positivos e meios de cultura celular. Equipamentos como centrífugas, incubadoras e densitômetros ópticos também requerem espaço, o que deve ser levado em consideração durante o planejamento. Os instrumentos devem estar devidamente posicionados em um local limpo, seguro e adequado. A maioria dos instrumentos exigirá fornecimento ininterrupto de energia e condições adequadas de trabalho e armazenamento (por exemplo, controle da umidade e temperatura).
Para o QFT-Plus e o WANTAI TB-IGRA, são necessários os seguintes equipamentos: incubadora, centrífuga, lavadora de placas, agitador de placas e leitor de densidade óptica de microplacas (ELISA). Em geral, esses equipamentos estão disponíveis em laboratórios que realizam outros testes ELISA, como exames sorológicos. O instrumento automatizado de teste QFT-Plus oferece um sistema completo, desde o carregamento do soro até a obtenção do resultado.
No caso do T-SPOT.TB, recomenda-se uma cabine de segurança biológica de classe 2 para as etapas iniciais de manuseio, separação e contagem de CMSPs. O fabricante também sugere o uso de uma incubadora de CO2 umidificada a 37 ± 1 °C. Além disso, são necessários uma centrífuga, uma lavadora automática de microplacas e um contador de linfócitos. Alguns laboratórios de grande volume dispõem de contadores automatizados de pontos (spots); caso contrário, será necessário dispor de equipamento para que um técnico conte as células. Entretanto, o teste T-SPOT.TB pode ser relido em qualquer momento, o que pode ser vantajoso em regiões onde haja possibilidade de queda da eletricidade.
Tabela 4.1. Equipamentos e profissionais necessários para os IGRAs recomendados pela OMS (8)
Etapa 3.2 – Verificação e manutenção dos instrumentos
Antes de começar a usar o IGRA para testar amostras clínicas, todos os instrumentos, inclusive as centrífugas, devem estar documentados como “adequados à finalidade” por meio de verificação com materiais positivos e negativos conhecidos. A verificação dos instrumentos é realizada durante a instalação, após a manutenção ou calibração e após uma troca de lugar dos instrumentos.
Para assegurar a qualidade, reprodutibilidade e confiabilidade, a manutenção e a calibração devem ser realizadas regularmente. A frequência de calibração e seus intervalos variam de acordo com o instrumento. Ao decidir a frequência de calibração, deve-se seguir, no mínimo, as recomendações do fabricante. Entretanto, se houver suspeita de que o nível de acurácia do equipamento esteja diminuindo, os responsáveis devem ser capazes de identificar o problema e tomar a iniciativa de realizar a calibração.
A calibração de equipamentos de laboratório requer uma associação entre medições de escala ou acurácia feitas ou definidas com o equipamento a ser testado e medições semelhantes feitas com o padrão (ou seja, equipamento com acurácia conhecida ou atribuída). Os padrões variam de um país para outro, dependendo do setor. Os fabricantes estabelecem seu critério de medição e recomendam a frequência e o nível de calibração, dependendo da frequência com que o dispositivo é usado e da aplicação em questão.
Os instrumentos requerem manutenção preventiva periódica, além de consertos e manutenção em caráter extraordinário. O usuário final deve realizar a manutenção preventiva periódica para assegurar que o instrumento esteja funcionando de forma efetiva. Os fornecedores ou provedores de serviços autorizados devem realizar manutenção mediante solicitação, quando necessário. Os países devem aproveitar todas as garantias ampliadas ou contratos de serviço disponíveis para assegurar que os instrumentos continuem funcionando.
Não é necessário calibrar instrumentos para a realização de testes cutâneos, o que dá a esses testes uma vantagem sobre os IGRAs; nesse caso, porém, é mais importante fazer uma capacitação e supervisão cuidadosas.
Etapa 3.3 – Avaliação da prontidão do local e garantia de um local de teste seguro e funcional
Cada local de teste deve ser avaliado quanto à prontidão com base em uma lista de verificação padronizada antes do início da testagem de amostras clínicas no local. Além disso, os locais de teste existentes devem ser avaliados regularmente quanto à segurança e à funcionalidade operacional. Isso inclui capacitação ou avaliação da competência da equipe para aplicar a tuberculina e avaliar a enduração (consulte a Área 4) ou, no caso dos IGRAs, a capacidade do laboratório, a disponibilidade de flebotomistas, a agilidade no transporte das amostras (ou seja, no mesmo dia) e a capacidade do laboratório de retornar os resultados para os provedores no máximo 48 a 72 horas após a coleta de sangue para a realização de IGRA.
Deve-se usar equipamento de proteção individual adequado para manusear as amostras de sangue, e os resíduos biológicos devem ser descartados de forma segura e de acordo com a legislação. A biossegurança relacionada à transmissão ocupacional de M. tuberculosis não é uma preocupação para os testes para detecção de TB infecção. São necessárias precauções padrão ao manusear sangue ou agulhas.
 Opinião
Opinião