Перекрёстные ссылки книги для 5.1 Recommended TPT regimens
Рекомендуемые дозировки препаратов при ПЛТ
Рабочая группа ВОЗ по фармакокинетике и фармакодинамике проанализировала имеющиеся фактические данные, полученные в ходе клинических исследований рифапентина, и предложила использовать в рамках режимов 3HP и 1HP упрощенную дозу для разных весовых диапазонов (см. таблицу 5.2) (Обновленное руководство 2020 г.). В таблице 5.2 представлены стандартные дозировки для рекомендованных режимов лечения в разбивке по возрасту и весу пациентов.

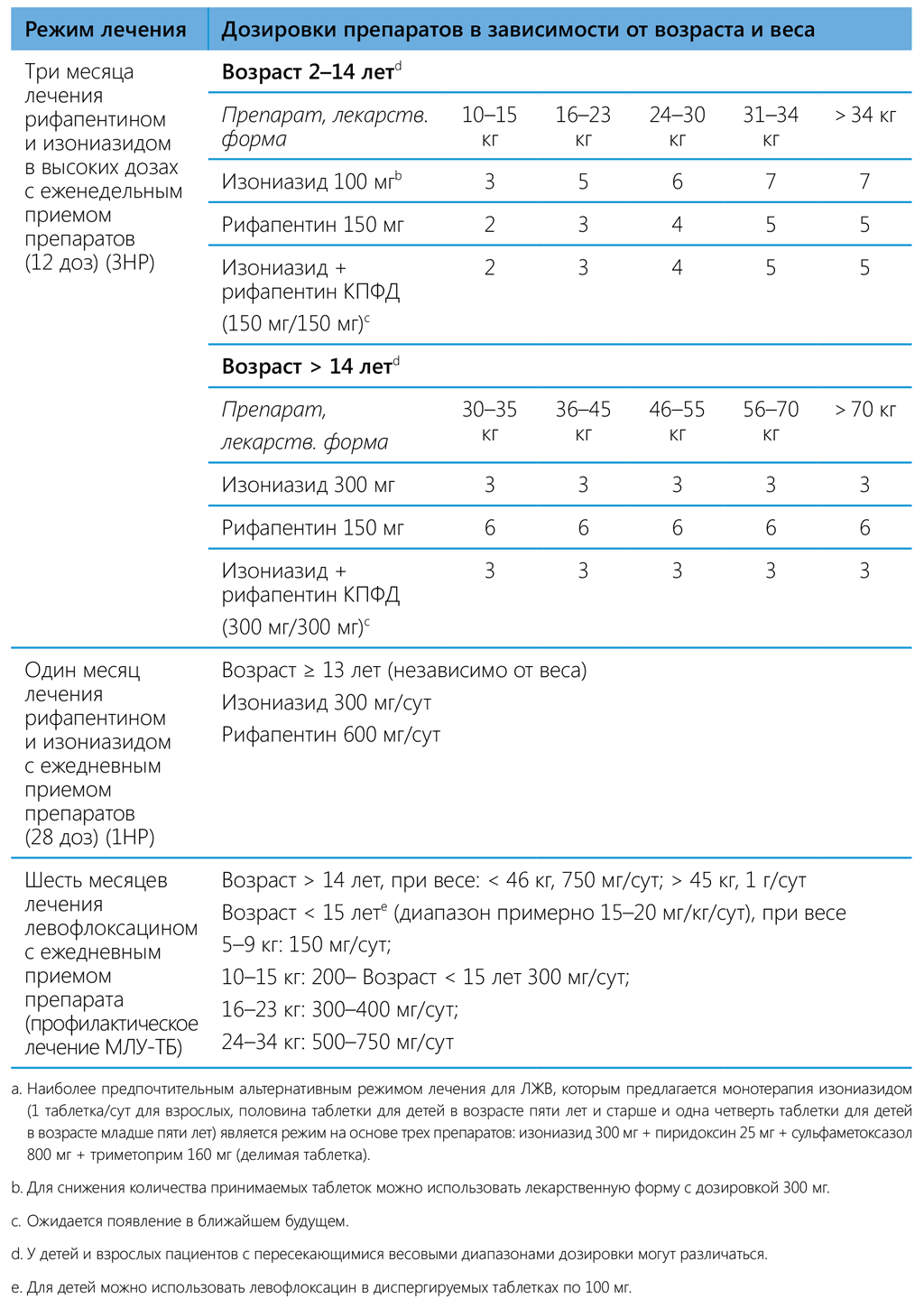
Режимы лечения, содержащие изониазид и рифампицин, можно назначать в любых возрастных группах, однако следует учитывать, что на сегодняшний день не имеется достаточного объема фармакокинетических данных, которые подтверждали бы оптимальную дозировку и безопасность рифапентина для детей в возрасте младше двух лет. В связи с этим режим 3HP рекомендуется назначать только детям в возрасте двух лет и старше. Данные, полученные по итогам исследования 1HP, касаются только лиц в возрасте 13 лет и старше. Таким образом, оптимальная дозировка рифапентина с ежедневным приемом для детей в возрасте младше 13 лет установлена не была, и потому приемлемость режима 1HP для детей в возрасте младше 13 лет должна быть пересмотрена после появления результатов исследований фармакокинетики и безопасности данной терапии у детей.
Наличие необходимых лекарственных форм
Рифампицин. Поскольку КПФД, содержащие рифампицин и используемые для лечения ТБ с лекарственной устойчивостью, широко распространены, монокомпонентный рифампицин применяется реже и, как следствие, закупается в меньших объемах, в связи с чем национальные программы, как правило, располагают ограниченным количеством данного препарата. Помимо этого, диспергируемых и монокомпонентных лекарственных форм рифампицина, удобных для применения у маленьких детей, в настоящее время не существует. При выборе такого режима лечения, как 4R, возрастет спрос на нефасованные таблетки рифампицина, и национальным программам придется найти качественных поставщиков монокомпонентного рифампицина. Применение рифампицина должно строго регламентироваться; рифампицин может использоваться исключительно в рамках режима лечения ПЛТ, но не в качестве антибиотика широкого спектра действия. Поставки 4R в удаленные медицинские центры (учреждения первичной медико-санитарной помощи, программы по борьбе с ВИЧ) должны сопровождаться пошаговыми инструкциями относительно правил применения рифампицина.
Изониазид и рифампицин в составе КПФД. В настоящее время существуют диспергируемые и удобные для применения у маленьких детей лекарственные формы КПФД 3HR, которые уже используются многими странами для лечения заболевания ТБ у детей. Те же лекарственные формы могут применяться в рамках ПЛТ. КПФД, подходящие для детей, являются более предпочтительным вариантом, чем монокомпонентные препараты, поскольку позволяют снизить количество принимаемых таблеток. Точно так же КПФД, используемые для лечения заболевания ТБ у взрослых пациентов, могут использоваться в рамках ПЛТ для взрослых.
Изониазид и рифапентин (еженедельный/ежедневный прием). Единственная лекарственная форма рифапентина, которая существует на сегодняшний день, – это таблетированнная форма 150 мг. Количество таблеток, принимаемых взрослыми пациентами в рамках режимов 3HP и 1HP при использовании монокомпонентных лекарственных форм, очень велико. Разработка КПФД 3HP (в которых соотношение рифапентина и изониазида составляет один к одному) уже началась, и ожидается, что в 2020 г. будет готов комбинированный препарат с фиксированной дозировкой 3HP для взрослых. Это позволит сократить количество таблеток, принимаемых взрослыми пациентами, с девяти до трех. В настоящее время также ведется работа по созданию таблетированной формы рифапентина с дозировкой 300 мг, выпуск которой также запланирован на 2020 г. Такая лекарственная форма позволит сократить количество таблеток, принимаемых в рамках 1HP, всего до трех. Точно так же появление удобных для детей КПФД 3HP (150 мг/150 мг) сократит количество таблеток, принимаемых детьми. Дальнейшие исследования, направленные на установление оптимальной дозы рифапентина и выявление межлекарственных взаимодействий (например, с долутегравиром) у детей в возрасте младше двух лет в рамках как 3HP, так и 1HP, будут способствовать применению режимов 3HP/1HP в этой возрастной группе.
Комбинация изониазид + ко-тримоксазол + пиридоксин. В настоящее время эту комбинацию можно приобрести по льготной цене через STBP/GDF или Единый механизм закупок Глобального фонда. Данное комбинированное средство в таблетированной форме может рассматриваться в качестве альтернативы для ЛЖВ в ситуациях, когда укороченные режимы лечения на основе рифамицина являются недоступными, наблюдаются межлекарственные взаимодействия или ведется работа по постепенному широкомасштабному внедрению лечения. Лекарственное средство представлено в форме таблетки с риской посередине. Таким образом, если необходимая доза составляет одну треть от лекарственной формы, предназначенной для взрослых, то данный КПФД не может быть использован для лечения детей, живущих с ВИЧ, в возрасте младше пяти лет.
Роль и доступность пиридоксина
Пиридоксин (B6).Одним из нежелательных побочных эффектов, которые могут наблюдаться при долгосрочном приеме изониазида в высоких дозах, является периферическая нейропатия, которая развивается вследствие дефицита витамина B6 (пиридоксина) во время терапии. Людям с риском развития периферической нейропатии, например с недостаточным питанием, хронической алкогольной зависимостью, ВИЧ-инфекцией, почечной недостаточностью, сахарным диабетом, а также беременным и кормящим женщинам, необходимо на время прохождения курса терапии на основе изониазида дополнительно назначать витамин B6. Беременные женщины, женщины в послеродовой период и дети, полностью находящиеся на грудном вскармливании, должны получать витамин B6 одновременно с лечением изониазидом. Стандартная доза пиридоксина, назначаемая для профилактики нейропатии пациентам, получающим изониазид, составляет 10–25 мг/сут. Периферическая нейропатия иногда может возникать и у пациентов, принимающих изониазид в стандартной дозировке. Это состояние хорошо поддается диагностике (оно проявляется в виде симметричного онемения тела и появления покалывающих ощущений в пальцах рук или ног) и, как правило, легко поддается лечению за счет прекращения приема изониазида и назначения терапии пиридоксином в высоких дозах (100–200 мг/сут). Таким образом, вполне возможно, что плановый прием пиридоксина во время терапии изониазидом не является обязательным, и его отсутствие не должно препятствовать началу ПЛТ.
В живом организме пиридоксин превращается в коферменты, которые играют важную роль в метаболизме белков, углеводов, жирных кислот и ряда других веществ, включая аминокислоты. Судя по всему, изониазид вступает в конфликт и ингибирует действие пиридоксина во всех этих процессах обмена (59). Частота возникновения периферической нейропатии напрямую зависит от принимаемой дозы изониазида. Исследования, которые проводились в 1950-х гг. (60–62), показывают, что у значительной доли людей (более 40%), принимавших изониазид в высоких дозах (16–24 мг/кг/сут), появлялись симптомы и признаки периферической нейропатии, однако среди тех, кто принимал изониазид в дозировке (4–6 мг/кг/сут), нейропатия развилась только у 2% людей. Изониазид в высоких дозах может быть необходим для лечения некоторых форм ТБ, однако при ПЛТ достаточно принимать этот препарат в стандартной дозировке. У пациентов, которые принимают изониазид в низкой дозировке, признаки токсического воздействия могут проявиться позднее. Самым первым симптомом в таких случаях обычно является парестезия, за которой следует появление ощущения болезненного покалывания и жжения в ногах, а затем в руках (симметричное онемение и пощипывание). В случае отсутствия лечения симптомы будут ухудшаться, вызывая стресс. Эти симптомы быстро распознаю́ тся и, как правило, легко лечатся путем прекращения приема изониазида и начала терапии пиридоксином.
Плановое назначение пиридоксина людям, которые принимают изониазид в стандартной дозировке и не имеют иных проблем со здоровьем, вероятно, не является оправданным или необходимым (62). В то же время даже небольшие дозы изониазида могут вызывать нейропатию у людей с недостаточным питанием (до 20%) (63)и с медленным типом ацетилирования изониазида7 (до 20% при приеме 4–6 мг/кг изониазида). К группе с повышенным риском развития периферической нейропатии относят также людей с хронической алкогольной зависимостью, ВИЧ-инфекцией, почечной недостаточностью, сахарным диабетом, а также беременных и кормящих женщин. Для предотвращения развития периферической нейропатии таким людям одновременно с лечением изониазидом назначают прием пиридоксина.
Для защиты организма от токсичного воздействия изониазида необходимо придерживаться полноценного рациона питания, при котором человек ежедневно потребляет 1–2 мг витамина B6. Хорошими источниками витамина B6 могут служить такие продукты, как морковь, шпинат, горох, картофель, молоко, сыр, яйца, рыба, мясо и обогащенная мука. Небольшие суточные дозы пиридоксина (10–15 мг/сут) в сочетании с курсом ПЛТ можно назначать людям из групп повышенного риска. Пиридоксин можно получать вместе с добавками, содержащими комплексы витаминов группы B, что особенно актуально для людей, испытывающих дефицит других витаминов. При подтверждении периферической нейропатии, вызванной приемом изониазида, следует назначать повышенную терапевтическую дозу пиридоксина – от 50–75 мг/сут до 100 и даже 200 мг/сут (64). Важно обеспечить прием пиридоксина в правильной дозировке, так как слишком большие дозы могут ослабить антибактериальное действие изониазида. Более того, по имеющимся данным, слишком высокие дозы пиридоксина (2000 мг/сут и более) могут оказывать токсическое воздействие, в том числе вызывать периферическую нейропатию (65–67).
В настоящее время лекарственные формы пиридоксина можно приобрести через Единый механизм закупок Глобального фонда, а в перечне Глобального механизма по обеспечению лекарственными средствами присутствуют таблетки без оболочки по 50 мг и таблетки, покрытые пленочной оболочкой, по 100 мг (51). Обе лекарственные формы предназначены в первую очередь для применения в терапевтических целях, и делить их для получения рекомендованной профилактической дозы представляется затруднительным. Национальные программы могут обратиться к местным поставщикам для получения гарантированно качественного пиридоксина в меньших дозировках (10–25 мг) для назначения людям из групп повышенного риска или закупить комплексные добавки, содержащие витамины группы B. Людям, живущим с ВИЧ, можно назначать трехкомпонентный комбинированный режим, в который входит изониазид, B6 и ко-тримоксазол. В то же время программам рекомендуется создавать запасы пиридоксина в более высокой дозировке (доступен при заказе из перечня продукции Глобального механизма по обеспечению лекарственными средствами) для лечения периферической нейропатии.

Внедрение и широкомасштабное распространение ПЛТ
Внедрение и широкомасштабное распространение ПЛТ
- Определение функций и обязанностей группы медицинских работников, ответственных за назначение ПЛТ. Квалифицированные врачи, медсестры и вспомогательный медицинский персонал способны оценивать необходимость ПЛТ и приступать к его осуществлению сразу после окончательного исключения заболевания ТБ в соответствии с национальным протоколом. Медсестры и другие медицинские работники на периферии также могут быть обучены мониторингу ПЛТ и принятию решений о необходимости приостановить, изменить (например, в случае неблагоприятных явлений) или возобновить лечение (например, после прерывания лечения). В большинстве случаев для этого не требуется заключения врача или специалиста, однако важно предусмотреть возможность обращения за такого рода консультациями в случае необходимости.
- Определение уровней системы здравоохранения, на которых можно начинать проведение ПЛТ и пополнять запасы лекарственных средств для продолжения терапии.
- Разработка СОП для начального этапа ПЛТ и последующего наблюдения, с тем чтобы:
- обеспечить поток лиц, направляемых для прохождения ПЛТ в различные учреждения здравоохранения и в разные подразделения этих учреждений;
- четко определить функции и обязанности медработников, людей, которые оказывают помощь в лечении на уровне местных сообществ, а также основных заинтересованных сторон (включая службы помощи при нарушениях питания, пенитенциарные и исправительные учреждения, лагеря беженцев, шахтерские поселки) в работе по определению соответствия критериям ПЛТ и проведению терапии;
- оказывать поддержку для соблюдения режима ПЛТ;
- принимать меры, связанные с прерыванием ПЛТ;
- выявлять, документировать и лечить нежелательные реакции на лекарственные препараты.
- Создание служб ПЛТ во всех пунктах оказания профильных услуг (например, при центрах лечения ТБ, центрах АРТ, центрах здоровья матери и ребенка и районных медицинских центрах).
- Делегирование функций по оказанию ПЛТ медицинским учреждениям, которые предоставляют услуги АРТ и противотуберкулезной терапии (на начальной и поддерживающей стадиях) и расположены недалеко от места проживания пациента, чтобы сократить время поездок до пункта ПЛТ.
- Использование существующих противотуберкулезных служб, служб по борьбе с ВИЧинфекций и служб общей лечебной сети для предоставления людям, получающим ПЛТ, специализированной помощи по мере необходимости (например, в случае нежелательных явлений, лекарственного взаимодействия, особых ситуаций (беременность)).
- Оценка возможностей и наличия медицинского персонала, анализ дополнительных потребностей, связанных с широкомасштабным распространением услуг ПЛТ на национальном уровне.
- Оценка наличия и возможностей общинных медработников и других сетей (например, людей, излечившихся от ТБ), которые могли бы помочь с оказанием услуг ПЛТ и поддержать тех, кто получает такое профилактическое лечение.
- Укрепление потенциала:
- персонала – за счет базового обучения, информирования и наращивания возможностей;
- врачей общей практики, медсестер и других медицинских работников – в вопросах сбора анамнеза, скрининга симптомов и расследования контактов, определения показаний для ПЛТ и проведения ПЛТ;
- медработников из местных сообществ – в вопросах проведения ПЛТ и последующего наблюдения.
- Планирование поэтапного внедрения / вывода из употребления препаратов для ПЛТ (с точки зрения организации закупок) по мере перехода национальных программ к укороченным режимам ПЛТ. Эта работа особенно важна при внедрении нового режима терапии.
- Пересмотр и совершенствование механизмов расчета, заказа и обеспечения бесперебойных поставок лекарственных препаратов и расходных материалов (таких как препараты для ПЛТ, пиридоксин).
- Решение конкретных проблем, связанных с оказанием ПЛТ детям, в том числе:
- согласование условий ПЛТ со всеми членами семьи (родители, бабушки и дедушки), так как дети могут получать медицинскую помощь в ряде медицинских учреждений (например, в службах по охране здоровья матери и ребенка, центрах помощи при ТБ или при ВИЧ);
- расширение консультационных возможностей, представление информации о действиях в случае рвоты после приема препарата и инструкций относительно повторного приема дозы;
- представление рекомендаций относительно продуктов питания, которые наилучшим образом маскируют вкус лекарственных препаратов.
- Совершенствование механизмов систематического учета и представления отчетности через электронные платформы, включая информацию из учетных форм, а также сведения, полученные иным образом. Основные информационные переменные подлежат внесению в национальные системы управления информацией здравоохранения для последующего мониторинга и оценки эффективности.
Начало ПЛТ и проведение базовой оценки, предшествующей ПЛТ
После исключения заболевания ТБ и принятия решения о целесообразности ПЛТ проводится базовая оценка, призванная установить соответствие критериям назначения ПЛТ. Базовая оценка включает в себя изучение личного анамнеза и истории приема препаратов, а также проведение обследований в соответствии с положениями национальных руководств.
- Личный анамнез: сбор нижеследующей информации, имеющей значение для начальной и поддерживающей фазы ПЛТ:
- аллергия или установленная гиперчувствительность к противотуберкулезным препаратам (изониазид, рифампицин, рифабутин или рифапентин);
- ВИЧ-статус и режим АРТ;
- беременность или используемые методы контрацепции;
- сопутствующие заболевания: оценка наличия сопутствующих заболеваний (например, неполноценное питание, сахарный диабет, вирусный гепатит) и внесение сведений о принимаемых препаратах;
- контакты с больными ЛУ-ТБ (с устойчивостью только к изониазиду или рифампицину, МЛУ-ТБ);
- возможные противопоказания для ПЛТ: например, активный гепатит (острый или хронический), подтвержденное повышение уровня трансаминаз (превышение верхней границы нормы в три раза и более), регулярное и чрезмерное потребление алкоголя, а также симптомы периферической нейропатии. В случае выявления подобных заболеваний необходимо провести тщательное обследование и вынести клиническое заключение относительно возможных рисков и преимуществ ПЛТ и времени начала ПЛТ, если польза от лечения перевешивает потенциальную угрозу. Туберкулез в анамнезе и текущая беременность не являются противопоказанием к проведению профилактического лечения.
- Лекарственный анамнез. Необходимо получить сведения о приеме любых лекарственных препаратов (в прошлом или в настоящее время), чтобы выбрать оптимальный режим ПЛТ или прийти к выводу о необходимости коррекции терапии сопутствующих заболеваний. Некоторые классы лекарственных средств – АРВ, опиоидные препараты, противомалярийные средства – нередко оказывают отрицательное воздействие на эффективность ПЛТ.
- Функциональная печеночная проба (ФПП). В настоящее время отсутствует достаточное количество фактических данных, которые свидетельствовали бы о необходимости обязательного и планового выполнения ФПП перед началом лечения (68), и, возможно, польза от проведения ПЛТ без ФПП перевешивает возможный отрицательный эффект, особенно при назначении режимов лечения с низким уровнем гепатотоксичности. Однако там, где это возможно, перед началом терапии настоятельно рекомендуется проводить ФПП людям с определенными факторами риска, включая заболевания печени в анамнезе, регулярное употребление алкоголя, хроническую печеночную недостаточность, ВИЧ-инфекцию, возраст старше 35 лет, беременность или послеродовой период (в течение трех месяцев после родов). При выявлении патологических результатов ФПП на исходном уровне необходимо проводить тщательную клиническую оценку состояния человека, призванную подтвердить, что польза от проведения профилактического лечения ТБ перевешивает связанные с этим лечением риски нежелательных явлений. Люди с такими результатами должны регулярно проходить тестирование при последующих посещениях медицинских учреждений.

- Необходимо провести оценку социального и финансового положения человека, получающего ПЛТ, и его семьи, а также определить вид поддержки, необходимой для преодоления препятствий на пути завершения профилактического лечения.
- Консультирование.
- Объясните человеку, что он нуждается в ПЛТ, и предоставьте ему и его семье/помощнику в лечении необходимую информацию, которая включает:
- обоснование ПЛТ и его преимуществ для этого человека, его семьи и общества в целом;
- подтверждение того, что ПЛТ предоставляется на безвозмездной основе в рамках национальных программ;
- сведения о режиме ПЛТ, включая его продолжительность, инструкции по приему препаратов и график последующего наблюдения;
- информацию о возможных побочных эффектах и нежелательных явлениях, а также мерах, которые следует принимать в случае их возникновения;
- аргументы в пользу важности завершения полного курса ПЛТ;
- обоснование и график регулярного последующего клинического и лабораторного наблюдения в целях мониторинга лечения;
- признаки и симптомы ТБ и рекомендации в отношении шагов, которые следует предпринять при их появлении.
- Согласование оптимального подхода для обеспечения соблюдения режима лечения, включая выбор наиболее удобного места для приема препаратов и помощи в лечении согласно предпочтениям каждого человека. Возможные варианты могут включать:
- место проведения лечения: на дому, на уровне местного сообщества или в медицинских учреждениях (с оказанием консультативной поддержки);
- привлечение помощника в лечении: необходимо оценить, действительно ли пациент нуждается в услугах такого помощника или возможен самостоятельный прием препаратов. В случае необходимой помощи в качестве помощника могут выступать обученные члены семьи, волонтеры из местных сообществ / на рабочем месте / медработники. Если режим лечения предусматривает еженедельный прием препаратов то желательно, чтобы прием каждой дозы происходил под непосредственным наблюдением обученного члена семьи / волонтера из местного сообщества / на рабочем месте / медработника (лично или при помощи цифровых инструментов).
- Цифровые инструменты: видеосопровождение лечения (ВСЛ)/уведомления о пропущенных сеансах/напоминания в виде СМС.
- Объясните человеку, что он нуждается в ПЛТ, и предоставьте ему и его семье/помощнику в лечении необходимую информацию, которая включает:
Соблюдение режима лечения
Соблюдение требований ПЛТ и завершение курса терапии являются важными факторами, определяющими клинический эффект, как на индивидуальном, так и на популяционном уровнях. (глава 7). Нерегулярный или ненадлежащий прием препаратов снижает защитные свойства и эффективность режима ПЛТ. Кроме того, несоблюдение или досрочное прекращение режима ПЛТ может повысить риск развития ТБ, в том числе с лекарственной устойчивостью возбудителя (в то же время имеющиеся на сегодняшний день результаты исследований эту информацию не подтверждают). Доказано, что максимальная эффективность ПЛТ достигается при приеме не менее 80% необходимых доз препаратов в течение всего курса лечения. Общее количество принятых доз препаратов также является ключевым фактором, от которого зависит степень профилактики ТБ (69, 70).
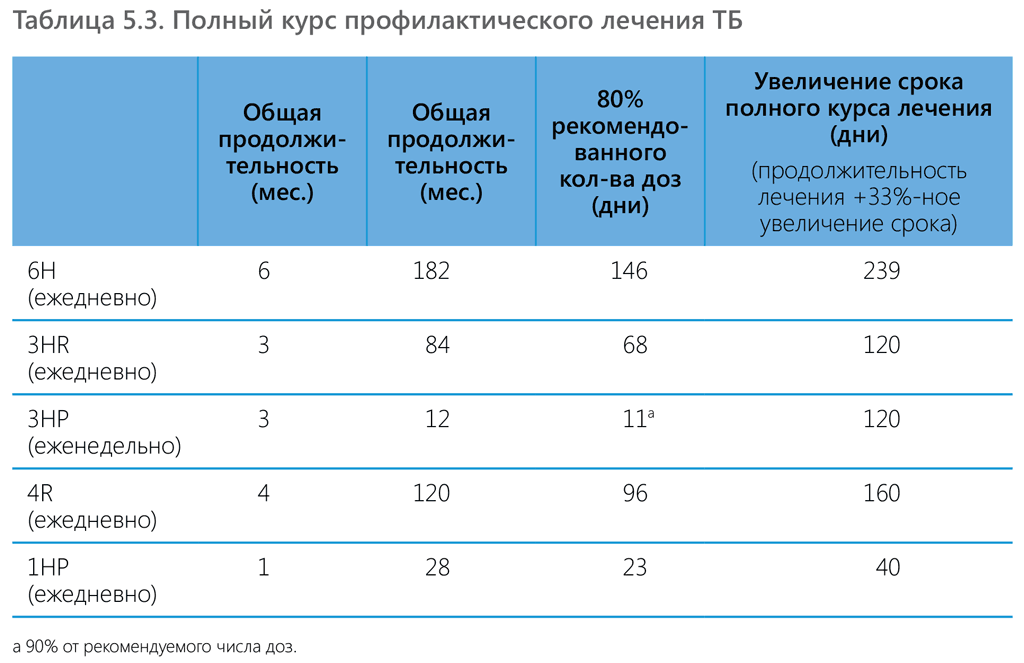
При проведении исследований использовались различные критерии для определения полного курса профилактического лечения – прием 80% от рекомендованного количества доз при увеличении продолжительности ПЛТ на 20% по сравнению с планом (71) или прием 90% от рекомендованного количества доз при увеличении продолжительности ПЛТ на 33% по сравнению с планом (72). В таблице 5.3 ниже приведены все рекомендуемые режимы лечения и предлагаемые критерии, на основании которых оценивается прохождение полного курса терапии в рамках разных режимов. Предполагается, что обычно люди лучше соблюдают укороченные режимы и чаще проходят их в полном объеме.
Национальные программы должны привести существующие механизмы в соответствие с особыми потребностями представителей групп риска и местными условиями. Как правило, все варианты ПЛТ допускают самостоятельный прием препаратов. В отличие от лечения заболевания ТБ, профилактическое лечение, как правило, не приводит к повышению риска селекции лекарственно-устойчивых микобактерий. Выбор условий проведения терапии и поддержки, оказываемой для соблюдения предписанного режима лечения, зависит главным образом от предпочтений самого человека. В руководстве ВОЗ по ПЛТ 2015 г. говорится о том, что имеющиеся данные носят неоднородный характер и не могут служить обоснованием для разработки рекомендаций относительно мер по улучшению соблюдения режима и прохождения полного курса лечения (73). Однако подсчет таблеток при каждом контакте с человеком, получающим ПЛТ, является недорогим и осуществимым решением, которое, как показало клиническое исследование, имеет отличную прогностическую ценность для снижения риска заболевания ТБ (69); такой подход следует включать во все услуги по ПЛТ. Помимо этого, использование блистерных упаковок таблеток является более предпочтительным вариантом по сравнению с флаконами, поскольку упрощает задачу контроля соблюдения режима лечения.
В руководстве ВОЗ по лечению лекарственно-устойчивого ТБ представлен ряд мер, которые способствуют соблюдению режима лечения и могут также использоваться в рамках ПЛТ (74). К ним относят подключение групп взаимной поддержки, наставничество и информационноразъяснительную работу, а также качественные консультационные услуги и ВСЛ. Национальные программы должны выделять необходимые финансовые и кадровые ресурсы для укрепления механизмов соблюдения режима ПЛТ и не допускать ситуаций, в которых опасения по поводу возможного несоблюдения терапии или отсутствия необходимых вспомогательных инструментов становились бы препятствием для широкомасштабного внедрения услуг ПЛТ.
Меры в связи с прерыванием лечения. В настоящее время не существует каких-либо подкрепленных доказательствами рекомендаций относительно мер, которые следует принимать в случае прерывания режима ПЛТ, в частности отсутствуют сведения о том, какое количество пропущенных доз можно компенсировать за счет продления терапии без угрозы для ее эффективности. В главе 7 кратко описываются предлагаемые меры, которые могут быть приняты в связи с прерыванием профилактического лечения, исходя из вышеизложенного определения полного курса ПЛТ. Национальные программы могут выбрать как более, так и менее строгое определение полного курса лечения (прием 80% от рекомендованного количества доз при увеличении срока ПЛТ на 20% по сравнению с планом, прием 90% от рекомендованного количества доз при увеличении срока ПЛТ на 33% по сравнению с планом или сочетание обоих вариантов).
Помимо мониторинга завершения полного курса лечения (см. также главу 8) в качестве основания для возможного пересмотра подхода к ведению конкретного случая и, в некоторых ситуациях, для коррекции терапии предлагается оценивать варианты неблагоприятных исходов (см. перечень ниже).
- Неэффективность лечения – развитие заболевания ТБ в любой период курса ПЛТ.
- Смерть – смерть по любой причине во время курса ПЛТ.
- Потеря для последующего наблюдения – прекращение ПЛТ сроком на восемь и более недель подряд, если речь идет о режимах 3HP, 3HR и 4R, и сроком на 10 дней подряд при режиме 1HP.
- Прекращение ПЛТ в связи с токсическим воздействием препаратов – осуществляется на основании предписания врача в связи с нежелательными явлениями или межлекарственными взаимодействиями и допускает как последующие возобновление или пересмотр режима лечения, так и отказ от него.
- Результат не оценен – по причине утраты данных или перевода пациента в другое медицинское учреждение для завершения курса ПЛТ.
Мониторинг и поддержка во время ПЛТ
Мониторинг людей, получающих ПЛТ, должен проводиться при каждом взаимодействии с медработниками. Такое взаимодействие должно происходить не реже раза в месяц или чаще, если это требуется людям, получающим ПЛТ, или предписывается национальной политикой. Медсестры и другие медицинские работники на периферии могут быть обучены наблюдению за лечением и принятию решений о необходимости изменения ПЛТ в связи с неблагоприятными событиями или возобновления терапии (например, после прерывания лечения человеком, проходящим лечение). В большинстве случаев для принятия таких решений заключение врача или специалиста не требуется, однако важно предусмотреть возможность обращения за такого рода консультациями в случае необходимости.
Мониторинг также может быть приведен в соответствие с механизмами, которые используются в рамках модели дифференцированного оказания услуг (ДОУ) для ЛЖВ (если такая модель применяется), или графиком получения других лекарственных препаратов (например, АРВ). В целом при составлении графика последующих визитов или получения препаратов необходимо исходить главным образом из соображений удобства человека, получающего профилактическое лечение. Очень важно с уважением относиться к осознанному решению отказаться от лечения или прекратить его спустя какое-то время после начала терапии. У людей не должно возникать чувство, что их принуждают к лечению (см. также описание этических принципов в главе 9). При каждом взаимодействии с человеком, получающим ПЛТ, медработник должен:
- разъяснять симптомы заболевания ТБ, важность ПЛТ и полного курса лечения;
- спрашивать о наличии признаков или симптомов заболевания ТБ, а в случае выявления ТБ прекратить ПЛТ и начать лечение ТБ;
- по возможности измерять вес пациента и корректировать дозировку в соответствии с весом. Это особенно важно для маленьких детей, так как во время ПЛТ у грудных детей и детей младшего возраста вес может быстро увеличиваться, что требует коррекции дозы препаратов. В то же время подтвержденная потеря веса или отсутствие прибавки в весе являются ранним клиническим признаком заболевания ТБ;
- проверять отсутствие нежелательных реакций на препараты и принимать меры в отношении любых проявлений токсического воздействия препаратов или направить пациента к профильному специалисту в случае необходимости;
- напоминать людям, получающим ПЛТ, о необходимости обращаться в медицинское учреждение / к медработнику при появлении таких нежелательных явлений, как отсутствие аппетита, тошнота, рвота, ощущение дискомфорта в области живота, постоянная усталость или слабость, потемнение цвета мочи, светлый стул или желтуха, поскольку эти симптомы могут указывать на поражение печени и требуют незамедлительного осмотра врача. В случае невозможности обращения в медицинское учреждение необходимо незамедлительно прекратить прием препаратов;
- выяснять причины каждого пропущенного приема препарата и предоставлять пациенту соответствующую поддержку для того, чтобы он смог соблюдать предписанный режим ПЛТ в будущем;
- продолжать лечение сопутствующих заболеваний и консультироваться с лечащим врачом в случае необходимости;
- задавать женщинам вопросы о возможной беременности, грудном вскармливании и использовании контрацептивов;
- вести учет данных о визитах, приеме препаратов и полученных выводов (при этом следует использовать сведения из личных медицинских карт и анкет пациентов, предусмотренных национальной программой).

Дифференцированное оказание услуг в связи с ВИЧ и использование этих моделей для широкомасштабного внедрения ПЛТ
Страны с высоким бременем ВИЧ, в первую очередь страны Африки к югу от Сахары, всё активнее внедряют модели дифференцированного оказания услуг (ДОУ) в связи с ВИЧ. В основе моделей ДОУ, адресованных людям, которые получают медицинскую помощь в связи с ВИЧ и отличаются стабильным состоянием здоровья, лежит индивидуальный и ориентированный на нужды людей подход, нацеленный на переход к менее интенсивным моделям, требующие меньшего количества посещений медицинских учреждений в случае успешного лечения. Модели ДОУ в связи с ТБ могут быть скорректированы таким образом, чтобы соответствовать потребностям всех ЛЖВ независимо от возрастной группы. Они также могут быть распространены на группы населения без ВИЧ-инфекции, подверженные повышенному риску развития ТБ, включая людей из домашних очагов ТБ инфекции.
В последнее время были апробированы разные модели дифференцированного оказания услуг АРТ, включая форматы групп, действующих под руководством медработника; модели, организованные людьми, получающими ПЛТ; индивидуальные модели оказания услуг на базе медицинских учреждений или на уровне местных сообществ. Ниже представлены некоторые примеры ДОУ, которые используются в настоящее время (75, 76).
- Интервалы между посещениями (индивидуальная модель оказания услуг на базе медицинского учреждения): в медицинских учреждениях с большой нагрузкой предусмотрены выдача рецептов сроком на несколько месяцев и ускоренный график приема, чтобы люди со стабильным состоянием здоровья могли быстро пройти осмотр и сразу отправиться в аптеку для получения препаратов.
- Районные пункты распределения препаратов АРТ (индивидуальная модель оказания услуг на уровне местных сообществ): здесь скринингом и распределением препаратов занимаются непрофессиональные медработники.
- Клубы поддержки соблюдения режимов лечения (на базе медицинских учреждений или местных сообществ): распространение необходимых препаратов во время встреч групп поддержки (раз в три-шесть месяцев).
- Специализированные и учитывающие возрастные особенности детей клиники, где можно получить запас лекарственных препаратов на 2–8 недель ПЛТ и АРТ, в зависимости от графика посещений конкретного пациента.
- Пункты дистанционного получения препаратов, организованные коммерческими аптеками, или автоматизированные устройства для выдачи препаратов («банкоматы с лекарствами»), не требующие участия общинных медработников.
- Ожидается, что использование моделей ДОУ для ЛЖВ, чье состояние здоровья является стабильным, поможет снизить нагрузку на клиники АРТ, повысить качество обслуживания, улучшить показатели соблюдения режимов лечения и вирусной супрессии, а также обеспечить людям более высокий уровень удобства лечения. Предполагается, что модели ДОУ создадут благоприятные условия для оказания необходимой поддержки и информирования о возможных нежелательных явлениях, переносимости препаратов и важности завершения полного курса лечения. В целом все услуги, рекомендуемые в связи с ТБ, должны быть включены в эти модели, а существующие механизмы оценки качества услуг АРТ следует использовать для мониторинга мероприятий по интенсивному выявлению случаев ТБ и услуг ПЛТ. При оказании медицинской помощи в связи с ТБ в рамках любой из программ ДОУ необходимо рассмотреть возможность нижеследующих мер.
- Все услуги в связи с ТБ/ВИЧ, рекомендованные ЛЖВ, включая регулярный скрининг на ТБ, направление в медицинское учреждение для постановки диагноза в случае выявления симптомов ТБ и назначение ПЛТ при условии исключения заболевания ТБ, должны предоставляться на регулярной основе (не реже чем раз в три месяца).
- ПЛТ может быть начато во время оценки состояния пациента, предшествующей АРТ, или регулярных посещений в рамках ДОУ, особенно если речь идет о коротких режимах лечения (1HP), а также во время последующего посещения медицинского центра, если, в соответствии с национальными руководствами, проводятся продолжительные режимы лечения (6H, 4R, 3HR, 3HP).
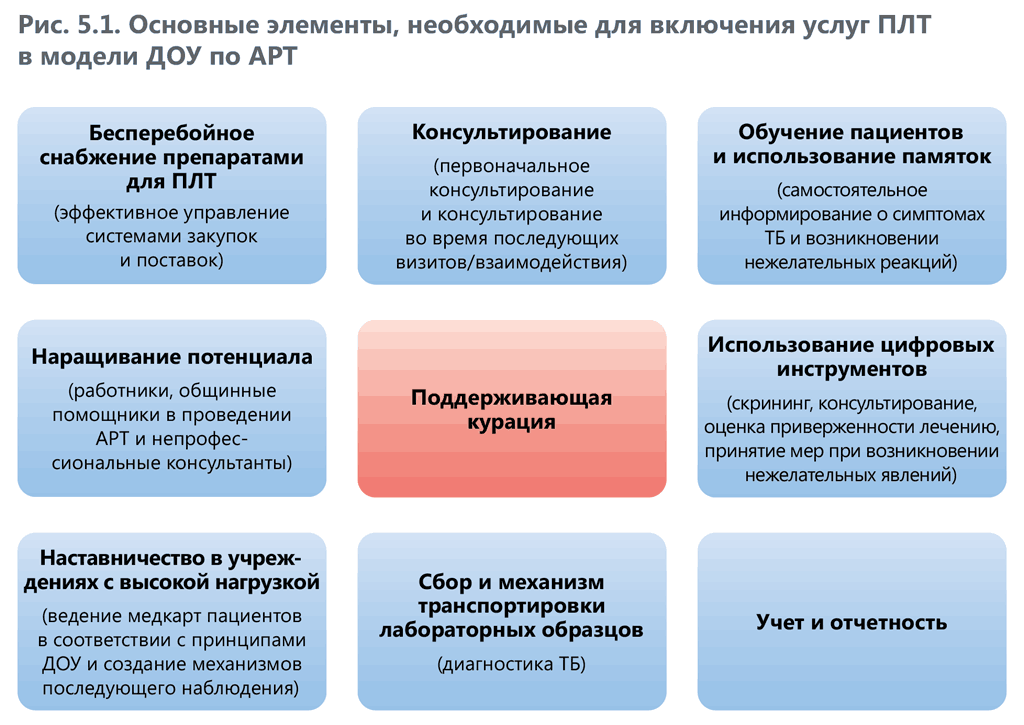
В случае включения режимов ПЛТ любой продолжительности в программы ДОУ необходимо предусмотреть механизм, который позволит выявлять и устранять любые нежелательные явления с учетом продолжительности режимов ПЛТ, а также вести систематический учет показателей ПЛТ (см. главу 8). На рис. 5.1 отражены основные элементы, необходимые для включения ПЛТ в инициативы ДОУ.
По мере увеличения числа стран, внедряющих модели ДОУ, главной возможностью для широкомасштабного внедрения услуг ПЛТ становится принятие страной решения о переходе к режиму АРТ с использованием долутегравира (или к другим новым режимам АРТ). Ряд стран на востоке и юге Африки решили совместить переход к режиму TLD (тенофовир, ламивудин, долутегравир) с широкомасштабным внедрением укороченных режимов ПЛТ (3HP). Поскольку переход к новым режимам АРТ предполагает более частое проведение последующего клинического наблюдения, национальные программы используют эту возможность для внедрения ПЛТ и накопления опыта внедрения, который впоследствии может быть использован для распространения ПЛТ в национальном масштабе.

Предоставление услуг ПЛТ определенным группам населения
Предоставление услуг ПЛТ беременным женщинам и женщинам в послеродовый период
Беременные женщины, живущие с ВИЧ, подвержены повышенному риску развития ТБ во время беременности и в послеродовый период, что может повлечь за собой очень тяжелые последствия как для матери, так и для ребенка (77, 78). Беременность не является основанием для отказа в ПЛТ женщинам, живущим с ВИЧ, равно как и ВИЧ-отрицательным женщинам, если они соответствуют критериям ПЛТ, поскольку изониазид и рифампицин, которые обычно используются в режимах профилактического лечения, считаются безопасными для приема во время беременности (Управление по контролю качества пищевых продуктов и медикаментов относит их к препаратам категории C при беременности) (79, 80). ВОЗ провела систематический обзор обновленной версии руководства по ЛТИ 2019 г. для оценки фактических данных, подтверждающих или опровергающих результаты недавнего РКИ, согласно которому применение ПЛИ повышает риск неблагоприятных исходов беременности (81). Тем не менее по итогам анализа всех имеющихся фактических данных, полученных из других источников, не было установлено связи между ПЛИ и неблагоприятными исходами беременности, включая внутриутробную гибель плода/смерть новорожденного, преждевременные роды, низкую массу тела при рождении и врожденные пороки развития. Точно так же в настоящее время отсутствуют данные о статистически подтвержденных рисках гепатотоксичности лечения для матерей, нежелательных явлениях третьей или четвертой степени или летальных исходах. Таким образом, перенос ПЛТ на послеродовой период не является обязательным, и профилактическое лечение должно быть начато в антенатальный и постнатальный период при условии обеспечения надлежащей медицинской помощи. При назначении ПЛТ беременным плановое проведение ФПП не требуется при условии, что другие факторы риска отсутствуют. Все беременные женщины и кормящие матери, получающие ПЛТ, должны в обязательном порядке принимать витамин B6. Рифампицин в целом считается безопасным препаратом, прием которого разрешен во время беременности. Никаких корректировок дозы не требуется, однако следует отметить, что в настоящее время отсутствуют данные о безопасности или эффективности использования этого препарата именно у беременных и недавно родивших женщин (82). Поскольку имеющиеся данные о безопасности и эффективности рифапентина для беременных женщин еще недостаточные, режимы 1HP и 3HP не следует применять во время беременности до тех пор, пока не появятся дополнительные данные, подтверждающие их безопасность8 . До появления таких данных беременным и недавно родившим женщинам, живущим с ВИЧ, можно назначать трехкомпонентный комбинированный режим, содержащий ко-тримоксазол, изониазид и B6, при условии надлежащей поддерживающей терапии и мониторинга.
Кормящим матерям можно с уверенностью назначать профилактическое лечение с использованием изониазида и/или рифампицина (83). Грудным детям, которые получают изониазид, или матери которых принимают изониазид, следует дополнительно назначать пиридоксин (витамин B6). Кормящим матерям с ВИЧ так же, как и беременным женщинам, живущим с ВИЧ, может быть назначен трехкомпонентный комбинированный режим, в состав которого входит ко-тримоксазол, изониазид и B6.

Женщины, принимающие пероральные или гормональные контрацептивы
Поскольку рифампицин и рифапентин взаимодействуют с пероральными и гормональными контрацептивами, это может повлечь за собой снижение эффективности таких средств. Женщины, принимающие противозачаточные средства одновременно с рифампицином или рифапентином, должны либо:
- отказаться от приема пероральных противозачаточных таблеток и использовать альтернативные варианты (например, депо медроксипрогестерона ацетата (ДМПА) один раз в восемь недель (84) или повышенную дозу эстрогена (50 мкг) после консультации с врачом);
- использовать другие виды противозачаточных средств, например барьерные контрацептивы или внутриматочную спираль.
Женщины, у которых установлены гормональные контрацептивные имплантаты, могут быть вынуждены сократить срок замены имплантатов с 12 до 8 недель (исследование ACTG A5338).
Заболевания печени или печеночная недостаточность в анамнезе
Изониазид и рифампицин/рифапентин оказывают токсическое воздействие на печень. Людям, у которых по итогам анализов были выявлены повышенные базовые показатели трансаминаз (превышение верхней границы нормы в три раза и более), ПЛТ нужно назначать с осторожностью. Не следует назначать профилактическое лечение людям с терминальной стадией заболевания печени. В то же время было доказано, что люди с хроническим гепатитом B и гепатитом C хорошо переносят ПЛИ (85, 86).
Острый гепатит (и острый вирусный гепатит)
Профилактическое лечение нужно отложить до устранения острого гепатита.
Почечная недостаточность
Изониазид и рифампицин/рифапентин выводятся из организма вместе с желчью. Таким образом, эти препараты можно назначать людям с почечной недостаточностью в стандартной дозировке. Люди с тяжелой почечной недостаточностью должны получать изониазид в сочетании с пиридоксином (витамин B6) в целях профилактики периферической нейропатии.
Люди, живущие с ВИЧ
Главная проблема при назначении людям, живущим с ВИЧ, режима ПЛТ на основе рифамицина заключается в межлекарственном взаимодействии. При одновременном приеме рифапентина или рифампицина с эфавирензом коррекция дозы не требуется. Доза долутегравира при одновременном приеме с рифампицином должна быть увеличена до 50 мг дважды в день (в случае использования рифапентина коррекция дозы не требуется). Режимы ПЛТ, содержащие рифампицин или рифапентин, не допускают одновременный прием ингибиторов протеазы или невирапина (см. раздел о межлекарственных взаимодействиях).
Младенцы, родившихся у матерей с ТБ
- Необходимо оценить состояние новорожденного. Если состояние здоровья вызывает опасения, следует обратиться за помощью специалиста/педиатра. При этом важно, чтобы мать получала эффективное лечение ТБ и более не являлась источником инфекции. Необходимо также принять меры инфекционного контроля в палате новорожденных, особенно если ребенок находится в отделении интенсивной терапии для недоношенных детей и детей с низкой массой тела при рождении.
- Если новорожденный ребенок чувствует себя хорошо (у него отсутствуют признаки или симптомы, указывающие на ТБ), необходимо обеспечить ПЛТ и отложить вакцинацию БЦЖ до завершения курса ПЛТ. Такой ребенок должен получать пиридоксин в дозировке 5–10 мг/сут.
- Если новорожденный ребенок имел контакт с ВИЧ-инфекцией (у матери выявлена ВИЧинфекция) и получает невирапин, то следует начать ПЛИ. ПЛТ с использованием RH и HP не совместимо с профилактическим приемом невирапина, поскольку рифамицины снижают уровень невирапина в сыворотке крови, что может привести к передаче ВИЧ от матери ребенку (87).
- По завершении ПЛТ следует провести тестирование с помощью ТКП или IGRA. Если тест на туберкулезную инфекцию отрицательный, или его проведение не представляется возможным, ребенок должен получить вакцину БЦЖ (за исключением случаев, когда он является ВИЧ-положительным).
- Если мать принимает противотуберкулезные препараты, она может спокойно продолжать грудное вскармливание. Необходимо обеспечить совместное пребывание матери и ребенка; грудное вскармливание может продолжаться на протяжении всего курса ПЛТ.
- Дети, получающие грудное молоко матери, которая проходит лечение в связи с ТБ или ПЛТ, должны принимать пиридоксин на протяжении всего срока терапии матери.
Люди, контактировавшие с больными МЛУ-ТБ
Люди из домашних очагов МЛУ-ТБ или ТБ с устойчивостью к изониазиду в большей степени подвержены риску туберкулезной инфекции, чем те, кто контактирует с больными лекарственночувствительным ТБ, хотя риск перехода туберкулезной инфекции в активную форму заболевания для обеих групп остается примерно одинаковым (88). Согласно результатам исследований, ПЛТ позволяет снизить заболеваемость МЛУ-ТБ примерно на 90% (89). ВОЗ рекомендует назначать ПЛТ людям, контактировавшим с больными МЛУ-ТБ, исходя из степени интенсивности контакта, устанавливать источник инфекции и его модель лекарственной устойчивости (например, бактериологически подтвержденный МЛУ-ТБ с доказанной чувствительностью к фторхинолонам), подтверждать факт наличия туберкулезной инфекции с помощью теста IGRA или ТКП. Это позволит избежать потенциальных нежелательных явлений в связи с использованием фторхинолонов на протяжении шести месяцев и сохранить возможность применения фторхинолонов в том случае, если у людей, контактировавших с больным, разовьется МЛУ-ТБ.
ВОЗ рекомендует применять левофлоксацин на протяжении шести месяцев (при лечении детей, контактировавших с больными ТБ, следует использовать детские лекарственные формы) (см. дозировку в таблице 5.2) наряду с другими противотуберкулезными препаратами, такими как этамбутол или этионамид, при условии их хорошей переносимости. Независимо от лечения, люди, контактировавшие с больным ТБ, подлежат последующему клиническому наблюдению на протяжении двух лет, а возникновение любых признаков и симптомов, указывающих на наличие ТБ, требует проведения активного обследования и начала лечения в случае необходимости. Люди, контактировавшие с больными рифампицин-устойчивым ТБ, могут получать такое же лечение, как те, кто контактировал с больными МЛУ-ТБ, однако при подтверждении чувствительности к изониазиду у индексных пациентов контактным лицам может быть назначен режим лечения 6H/9H. В настоящее время существует весьма ограниченный объем данных о выборе оптимальных режимов ПЛТ для тех, кто контактировал с больными ТБ, которые имели подтвержденную устойчивость к изониазиду. В то же время сведения, полученные из Перу, свидетельствуют о том, что ПЛИ по-прежнему сохраняет свою эффективность (88). В качестве еще одного возможного варианта ПЛТ в подобных ситуациях может быть выбран режим 4R.
В настоящее время существует настоятельная необходимость в проведении рандомизированных контролируемых исследований в области профилактического лечения МЛУ-ТБ в целях расширения имеющейся базы фактических данных. В ближайшие несколько лет ожидается получение результатов следующих трех РКИ, посвященных проведению ПЛТ в домохозяйствах с выявленными очагами МЛУ-ТБ.
- TB CHAMP: тестирование левофлоксацина в сравнении с плацебо в течение 6 месяцев у младенцев и детей в возрасте младше пяти лет, контактировавших с больными МЛУ-ТБ (ЮАР; набор участников продолжается, публикация результатов запланирована на конец 2021 г.; https://www.isrctn.com/ISRCTN92634082).
- V-QUIN: тестирование левофлоксацина в сравнении с плацебо в течение 24 недель у людей с признаками инфекции во всех возрастных группах (Вьетнам; набор участников завершен; срок завершения сбора данных –– март 2022 г.; https://anzctr.org.au/Trial/Registration/TrialReview. aspx?id=369817).
- PHOENIx: тестирование деламанида в сравнении с изониазидом в течение 26 недель во всех возрастных группах (11 стран; предполагаемый срок завершения – середина 2025 г.; https://clinicaltrials.gov/ct2/show/NCT03568383).
ПЛТ и лечение вирусного гепатита C (ВГC)
Рифамицины, включая рифапентин, не рекомендуется принимать в сочетании с многими АРВ препаратами прямого действия, которые используются для лечения вирусного гепатита C, поскольку препараты из группы рифамицинов могут снижать концентрацию таких АРВП до субтерапевтического уровня (90, 91). Людям с ВГC следует проконсультироваться со своими врачами и начать ПЛТ на основе рифамицина либо до лечения ВГC, либо после его завершения.
Назначение ПЛТ людям, употребляющим наркотики
Среди людей, употребляющих наркотики, наблюдается повышенный уровень распространенности туберкулезной инфекции и заболевания ТБ (92). Воздействие рифапентина на людей, употребляющих наркотики, на систематическом уровне не изучалось. В то же время доказано, что рифампицин снижает эффективность опиоидной заместительной терапии (ОЗТ) с использованием таких препаратов, как метадон и бупренорфин (93). У некоторых людей на фоне приема рифампицина может развиться опийный абстинентный синдром. В связи с этим необходимо внимательно следить за появлением признаков опийного абстинентного синдрома или других нежелательных явлений у людей, которые получают лечение по режимам 3HP, 3HR или 4R одновременно с ОЗТ. Увеличение дозы метадона или бупренорфина при приеме препаратов из группы рифамицинов может снизить риск абстинентного синдрома. Несмотря на то что назначение ПЛИ людям, употребляющим наркотики, не сопряжено с какими-либо рисками, необходимо тщательно следить за проявлениями гепатотоксичности (94). Потребление наркотиков не должно служить безоговорочным основанием для отказа в ПЛТ. Медработники отвечают за принятие активных мер для устранения негативных последствий в случае возникновения межлекарственного взаимодействия у лиц, употребляющих наркотики (95).
 Обратная связь
Обратная связь