Liens transversaux de livre pour Executive summary
Introduction
Les enfants et les jeunes adolescents (âgés de moins de 15 ans) représentent environ 11 % de l’ensemble des personnes atteintes de tuberculose dans le monde. Cela signifie que 1,1 million d’enfants contractent cette maladie chaque année, presque la moitié d’entre eux étant âgés de moins de 5 ans. Les programmes nationaux de lutte contre la tuberculose (PNT) en notifient moins de la moitié, ce qui signifie qu’il existe d’importantes lacunes dans la détection des cas (1). Ces lacunes s’expliquent notamment par les difficultés que posent le prélèvement des échantillons et la confirmation bactériologique de la tuberculose chez les jeunes enfants, en raison de la nature paucibacillaire de la maladie dans cette tranche d’âge et de l’absence de tests diagnostiques ayant une sensibilité élevée qui puissent être réalisés sur le lieu de soins. En 2020, la pandémie de COVID-19 a eu un impact négatif supplémentaire sur les notifications de cas de tuberculose chez les enfants. Outre ces lacunes dans la détection des cas, en 2020, seul un tiers des enfants âgés de moins de 5 ans qui remplissaient les conditions requises pour recevoir un traitement préventif de la tuberculose (TPT) ont reçu ce traitement. Après avoir contracté une infection tuberculeuse, les jeunes enfants ont un risque particulièrement élevé de développer une tuberculose-maladie, y compris une forme sévère de cette maladie, et la majorité d’entre eux le font dans les quelques mois qui suivent leur exposition et leur infection (2, 3). En plus des enfants et des jeunes adolescents, selon les estimations, plus d’un demi-million d’adolescents plus âgés (entre 15 et 19 ans) développeraient une tuberculose chaque année (4).
Les objectifs de développement durable (ODD) des Nations Unies (5) et la Stratégie de l’Organisation mondiale de la Santé (OMS) pour mettre fin à la tuberculose (6) fixent des cibles à atteindre d’ici à 2030, à savoir une réduction de 80 % de l’incidence de la tuberculose et une réduction de 90% des décès dus à la tuberculose par rapport aux niveaux de référence de 2015. En outre, pour accélérer les avancées en vue de réaliser ces objectifs mondiaux, la résolution adoptée par l’Assemblée générale des Nations Unies lors de sa réunion de haut niveau sur la lutte contre la tuberculose qui s’est tenue en septembre 2018 stipule que 40 millions de personnes atteintes de tuberculose (dont 3,5 millions d’enfants) et 1,5 million de personnes atteintes de tuberculose pharmacorésistante (dont 115 000 enfants) seront identifiées et traitées d’ici 2022. Elle stipule également que d’ici 2022, un TPT devra être fourni à au moins 30 millions de personnes (dont 4 millions d’enfants contacts âgés de moins de 5 ans), 20 millions d’autres contacts domestiques (y compris des enfants âgés de 5 ans et plus) et 6 millions de personnes vivant avec le VIH (y compris des enfants) (7).
Justification
Pour aider les pays dans la prévention et la prise en charge de la tuberculose chez les enfants et les adolescents, le Programme mondial de lutte contre la tuberculose de l’OMS a publié en 2014 le document Lignes directrices concernant la prise en charge de la tuberculose chez l’enfant dans le cadre des programmes nationaux de lutte contre la tuberculose (deuxième édition, 2016 pour la traduction française) (8). Depuis la publication de cette deuxième édition, de nouvelles données probantes ont été publiées concernant les approches diagnostiques de la tuberculose, le traitement de la tuberculose pharmacosensible, de la tuberculose pharmacorésistante et de la méningite tuberculeuse, ainsi que des modèles de soins pertinents pour les enfants et les adolescents. Le présent document Lignes directrices unifiées de l’OMS sur la tuberculose. Module 5 : prise en charge de la tuberculose chez les enfants et les adolescents (2022) regroupe ces nouvelles recommandations et des recommandations existantes (voir l’annexe 1), et il remplace les lignes directrices de 2014 (2016 pour la traduction française). Il complète les lignes directrices existantes de l’OMS sur la prise en charge de la tuberculose, en tenant compte des caractéristiques et des besoins spécifiques des tranches d’âges des enfants et des adolescents, et de ceux de leurs parents, des personnes chargées de leurs soins et de leurs familles. Ces lignes directrices sont complétées par le document Manuel opérationnel de l’OMS sur la tuberculose. Module 5 : prise en charge de la tuberculose chez les enfants et les adolescents (2022), qui fournit des orientations sur la façon de mettre en oeuvre les recommandations figurant dans ces lignes directrices.
Objectifs
Les objectifs de ces lignes directrices unifiées de 2022 sont les suivants : fournir aux responsables de l’élaboration des politiques et aux partenaires de mise en oeuvre des recommandations fondées sur des données probantes concernant la chaîne de soins destinés aux enfants et aux adolescents ; aider à la mise en oeuvre d’activités visant à prévenir la tuberculose chez les enfants et les adolescents à risque ; améliorer la détection des cas de tuberculose et les résultats du traitement chez les enfants et les adolescents atteints de tuberculose en utilisant des modèles de soins efficaces ; et contribuer à la réduction de la morbidité et de la mortalité liées à la tuberculose chez les enfants et les adolescents, conformément aux objectifs mondiaux, notamment ceux définis dans les ODD (5), à la Stratégie de l’OMS pour mettre fin à la tuberculose (6) et à la Déclaration politique issue de la réunion de haut niveau de l’Assemblée générale des Nations Unies sur la lutte contre la tuberculose (7).
Public cible
Ces lignes directrices unifiées s’adressent principalement aux PNT, aux programmes de soins de santé primaires (SSP), aux programmes de santé de la mère et de l’enfant, aux programmes nationaux de lutte contre le sida (ou à leurs équivalents dans les ministères de la santé) et aux autres responsables de l’élaboration des politiques sanitaires. Elles s’adressent également aux médecins généralistes et aux pédiatres, aux cliniciens et aux praticiens travaillant dans le domaine de la tuberculose, de l’infection à VIH et/ou des maladies infectieuses dans les secteurs public et privé, le secteur de l’éducation, les organisations non gouvernementales, la société civile et les organisations communautaires, ainsi qu’aux partenaires techniques et aux partenaires de mise en oeuvre.
Recommandations sur la prise en charge de la tuberculose chez les enfants et les adolescents
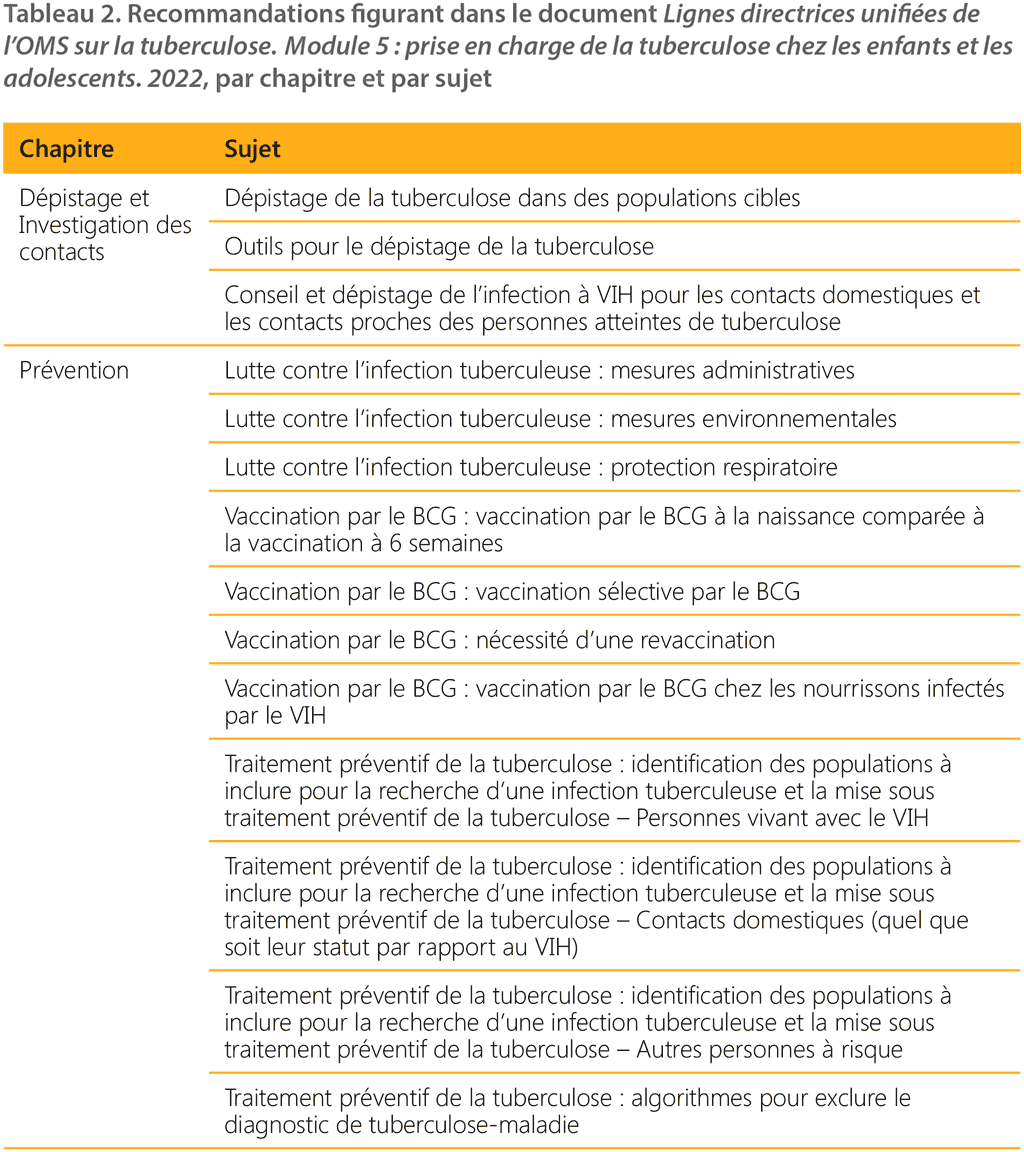
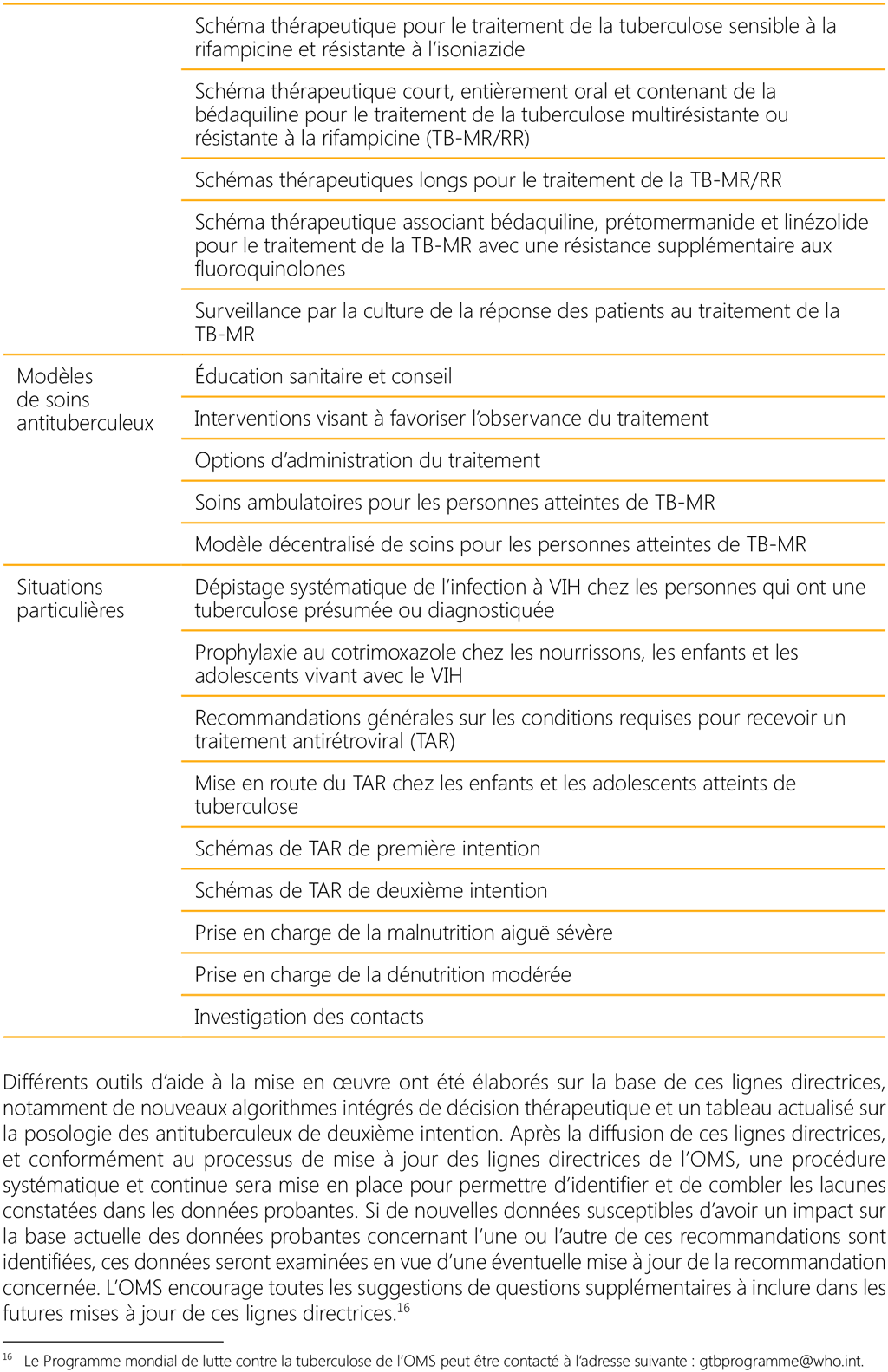
En 2021, l’OMS a convoqué une réunion du Groupe d’élaboration des lignes directrices (GDG) à l’issue de laquelle huit nouvelles recommandations sur la prise en charge de la tuberculose chez les enfants et les adolescents ont été formulées (Tableau 1). Un récapitulatif des recommandations unifiées dans les présentes lignes directrices est présenté dans le Tableau 2 ci-dessous.
Un récapitulatif de toutes les recommandations nouvelles et unifiées se trouve dans l’annexe 5 disponible sur le Web.



Différents outils d’aide à la mise en oeuvre ont été élaborés sur la base de ces lignes directrices, notamment de nouveaux algorithmes intégrés de décision thérapeutique et un tableau actualisé sur la posologie des antituberculeux de deuxième intention. Après la diffusion de ces lignes directrices, et conformément au processus de mise à jour des lignes directrices de l’OMS, une procédure systématique et continue sera mise en place pour permettre d’identifier et de combler les lacunes constatées dans les données probantes. Si de nouvelles données susceptibles d’avoir un impact sur la base actuelle des données probantes concernant l’une ou l’autre de ces recommandations sont identifiées, ces données seront examinées en vue d’une éventuelle mise à jour de la recommandation concernée. L’OMS encourage toutes les suggestions de questions supplémentaires à inclure dans les futures mises à jour de ces lignes directrices.¹⁶
Principales modifications apportées aux lignes directrices de 2014 dans cette version 2022 mise à jour
Le document de 2014 Lignes directrices concernant la prise en charge de la tuberculose chez l’enfant dans le cadre des programmes nationaux de lutte contre la tuberculose (deuxième édition, 2016 pour la traduction française) (8) comprenait 28 recommandations sur la prise en charge de la tuberculose chez l’enfant. Les lignes directrices unifiées de 2022 reprennent : les recommandations des lignes directrices de 2014 restées valides (essentiellement concernant des sujets qui demeurent les éléments clés d’une prise en charge de qualité de la tuberculose et pour lesquels aucune nouvelle donnée probante n’a pu être examinée) ; les recommandations pertinentes publiées depuis dans d’autres lignes directrices de l’OMS ; et de nouvelles recommandations publiées en 2022. Un récapitulatif des modifications apportées aux lignes directrices de 2014 est présenté dans le tableau supplémentaire figurant à l’annexe 2. En outre, ces lignes directrices unifiées de 2022 concernent les enfants et les adolescents âgés de 0 à 19 ans, alors que les précédentes lignes directrices se concentraient sur les enfants et, dans une moindre mesure, sur les jeunes adolescents (âgés de 10 à 14 ans).
¹⁴ Cette recommandation s’applique aux recommandations de l’OMS de 2020 sur les schémas thérapeutiques courts et longs contenant de la bédaquiline, et complète ces recommandations : Un schéma thérapeutique court, entièrement oral, contenant de la bédaquiline, d’une durée de 9 à 12 mois est recommandé chez les patients éligibles atteints de tuberculose multirésistante ou résistante à la rifampicine (MR/RR confirmée) qui n’ont pas été exposés au traitement par médicaments antituberculeux de deuxième intention utilisés dans ce schéma pendant plus de 1 mois et chez lesquels la résistance aux fluoroquinolones a été exclue (Recommandation conditionnelle, très faible niveau de preuve) ; La bédaquiline doit être incluse dans les schémas longs contre la tuberculose multirésistante (TB-MR) pour les patients âgés de 18 ans ou plus (Recommandation forte, niveau de preuve modéré pour les estimations de l’effet) ; La bédaquiline peut également être incluse dans des schémas longs contre la TB-MR pour les patients âgés de 6 à 17 ans (Recommandation conditionnelle, très faible niveau de preuve pour les estimations de l’effet) (9).
¹⁵ Cette recommandation complète les recommandations de l’OMS de 2020 sur les schémas thérapeutiques longs contenant du délamanide : Le délamanide peut être inclus dans le traitement des patients âgés de 3 ans et plus atteints de TB-MR/RR recevant des schémas thérapeutiques longs (Recommandation conditionnelle, niveau de preuve modéré pour les estimations de l’effet) (9).
¹⁶ Le Programme mondial de lutte contre la tuberculose de l’OMS peut être contacté à l’adresse suivante : gtbprogramme@who.int.
 Retour
Retour