Liens transversaux de livre pour Annex 2. Tuberculin skin testing: administration, reading and interpretation
Cette annexe fournit des informations sur la réalisation, la lecture et l’interprétation du TCT.
Le TCT consiste en une injection intradermique d’une combinaison d’antigènes mycobactériens qui provoquent une réaction immunitaire d’hypersensibilité retardée sous la forme d’une induration, qui peut être mesurée en millimètres.
La méthode classique d’identification des personnes infectées par Mycobacterium tuberculosis est la réalisation d’un TCT suivant la méthode de Mantoux. Les tests par injections multiples ne doivent pas être utilisés car ils manquent de fiabilité (la quantité de tuberculine injectée par voie intradermique ne pouvant pas être mesurée avec précision). Cette annexe décrit la procédure à suivre pour réaliser un TCT en utilisant 5 unités de tuberculine (UT) de dérivé protéique purifié (PPD)-S de tuberculine. (Il est également possible d’utiliser 2 UT de PPD RT 23 de tuberculine.)
Réalisation
- Localiser et nettoyer la zone d’injection à une distance de 5 à 10 cm au-dessous de l’articulation
du coude:- Placer l’avant-bras sur une surface dure et bien éclairée, paume de la main vers le haut.
- Choisir une zone de peau lisse (sans cicatrices, sans lésions et sans veines) pour y effectuer le TCT.
- Nettoyer la zone avec un tampon d’alcool.
- Préparer la seringue:
- Les flacons de tuberculine sont multidoses (10 ou 50 doses). Ils doivent être entreposés à une température comprise entre 2 et 8 °C, et ne doivent pas être exposés directement aux rayons
du soleil. Ils peuvent être utilisés pendant 1 mois au maximum après ouverture, et doivent être jetés en cas de changement de couleur du liquide ou au bout de 30 jours. - Vérifier la date de péremption inscrite sur le flacon et s’assurer que le flacon contient de la tuberculine PPD-S (5 TU/0,1 ml) ou PPD RT 23 (2 TU/0,1 ml).
- Utiliser une seringue graduée de 1 ml ou une seringue à tuberculine pouvant injecter très précisément 0,1 ml de solution, avec une aiguille courte (8 à 13 mm) de 27 G.
- Nettoyer le haut du flacon avec un tampon stérile.
- Aspirer 0,1 ml (= 5 unités) de tuberculine ou suivre les instructions du fabricant. Expulser l’air et les gouttes en excès.
- La tuberculine doit être injectée dans les 20 minutes qui suivent le remplissage de la seringue.
- Les flacons de tuberculine sont multidoses (10 ou 50 doses). Ils doivent être entreposés à une température comprise entre 2 et 8 °C, et ne doivent pas être exposés directement aux rayons
- Injecter la tuberculine:
- Après avoir nettoyé délicatement la zone d’injection avec un tampon alcoolisé, étirer entre le pouce et l’index la peau de la zone choisie, insérer lentement l’aiguille, biseau vers le haut, à un angle de 5 à 15 degrés, et enfoncer l’aiguille dans l’épiderme sur environ 3 mm de façon à couvrir entièrement le biseau qui doit rester visible juste sous la peau. Relâcher la peau tendue et injecter lentement la tuberculine en s’assurant de l’absence de fuite. S’il n’y a pas de fuite, continuer à injecter lentement jusqu’à ce que les 0,1 ml de solution soient administrés puis retirer rapidement l’aiguille.
- En cas d’apparition d’une goutte de sang, tamponner doucement la zone d’injection avec un désinfectant alcoolisé, mais sans trop appuyer pour ne pas faire ressortir de tuberculine.
- Examiner la zone d’injection:
- Lorsque l’injection a été réalisée selon la bonne technique, une papule pâle mesurant 6 à 10 mm de diamètre doit apparaître. Si le diamètre de la papule est inférieur à 6 mm, le test doit être répété à un point situé à au moins 5 cm de la zone initiale.
Lecture
- La réaction au test doit être lue dans les 48 à 72 heures (pas avant 48 heures et pas après 72 heures).
- La lecture doit se faire sous un éclairage suffisant, l’avant-bras légèrement fléchi au niveau du coude. Le lecteur doit déterminer les limites de la zone indurée (palpable, en saillie, zone durcie ou gonflée), en commençant par un examen visuel puis par une palpation, en procédant délicatement avec des gestes doux. Passer le bout des doigts sur la surface de l’avant-bras dans les quatre directions pour localiser les contours ou les côtés de l’induration. En se guidant du bout du doigt, marquer les côtés les plus larges de l’induration sur l’avant-bras en traçant légèrement une ligne pleine ou en pointillés. Si les bords de l’induration sont irréguliers, marquer et mesurer le plus grand diamètre.
- Le diamètre de l’induration est mesuré transversalement sur l’avant-bras, depuis le côté du pouce jusqu’au côté du petit doigt. Utiliser une règle ou un mètre en plastique ; placer le repère zéro sur le bord intérieur du bord de la ligne pleine ou en pointillés et mesurer la distance jusqu’à l’autre bord intérieur de la ligne du côté opposé. Si la mesure se situe entre deux graduations de l’échelle millimétrique, enregistrer la graduation inférieure.
- Ne pas mesurer le diamètre de la rougeur, du gonflement ou de l’ecchymose. Mesurer l’induration.
- Cette lecture peut également se faire en utilisant la méthode du stylo à bille. Tracer une ligne au stylo à bille sur l’axe transversal de l’avant-bras, en commençant à 1 ou 2 cm de la réaction visible du test cutané, et déplacer la pointe du stylo lentement vers le centre de la réaction tout en exerçant
une pression d’intensité modérée sur la peau. La limite extérieure de l’induration est déterminée par le point où se produit la résistance au déplacement du stylo. Tracer délicatement un trait fin ou un point sur l’avant-bras au niveau des bords les plus externes de l’induration, et utiliser une
règle pour mesurer le diamètre comme indiqué ci-dessus.
Enregistrement
- Noter l’endroit où le TCT a été réalisé (avant-bras droit ou gauche).
- En l’absence d’induration, noter « zéro ». Sinon, noter la taille exacte de l’induration en millimètres. Ne pas interpréter le test comme positif ou négatif.
- Enregistrer, le cas échéant, les manifestations indésirables qui se produisent à l’endroit où le test a été réalisé, par exemple la formation de vésicules, de bulles, d’une lymphangite, d’une ulcération ou d’une nécrose.
Interprétation
Le TCT ne mesure pas l’immunité antituberculeuse mais le degré d’hypersensibilité à la tuberculine. Le résultat d’un test cutané est interprété en tenant compte du risque pour la personne d’être infectée par le bacille de la tuberculose et, si elle est infectée, du risque d’évoluer vers la tuberculose-maladie, ainsi que de la dimension de l’induration en millimètres. Il n’y a aucune corrélation entre la taille de l’induration et la probabilité de l’existence d’une tuberculose-maladie actuelle (faible valeur prédictive positive) ou le risque de développer une tuberculose-maladie dans le futur. Il n’y a pas non plus de corrélation entre la taille des réactions au TCT après vaccination par le BCG et une protection contre la tuberculose-maladie. Globalement, les résultats du TCT doivent être interprétés avec précaution et les facteurs de risques cliniques de la personne doivent être pris en compte avant de déterminer par la taille de l’induration que le résultat est positif (5 mm, 10 mm ou 15 mm). Des précisions sur l’interprétation sont fournies au chapitre 3.
La formation de vésicules, de bulles, d’une lymphangite, d’une ulcération ou d’une nécrose au niveau de la zone d’injection doit aussi être relevée car elle peut indiquer l’existence d’une hypersensibilité à la tuberculine et donc la présence d’une infection tuberculeuse.
Un test négatif peut indiquer l’absence d’infection à M. tuberculosis ou encore que la personne a été infectée récemment et qu’il ne s’est pas écoulé suffisamment de temps pour que l’organisme réagisse au test cutané. Entre le moment de l’infection et le développement d’une immunité à médiation cellulaire, il s’écoule une période pouvant atteindre 12 semaines pendant laquelle le TCT sera négatif. La plupart des enfants pour lesquels le résultat s’avère négatif ne sont probablement pas infectés par M. tuberculosis. Chez les personnes qui ont un déficit immunitaire, notamment les personnes vivant avec le VIH et chez qui le nombre de lymphocytes T CD4 est bas, ou chez les personnes qui ont une malnutrition sévère, les résultats au test PPD sont souvent négatifs. L’absence d’immunité à médiation cellulaire contre la tuberculine peut être due à un manque de sensibilisation antérieure ou à une anergie en cas d’immunosuppression.
Une induration de diamètre ≥5 mm est considérée comme positive chez :
- Les enfants vivant avec le VIH ;
- Les enfants qui ont une malnutrition sévère (avec des signes cliniques de marasme ou de kwashiorkor).
Une induration de diamètre ≥10 mm est considérée comme positive chez :
- Tous les autres enfants (qu’ils aient ou non été vaccinés par le BCG).
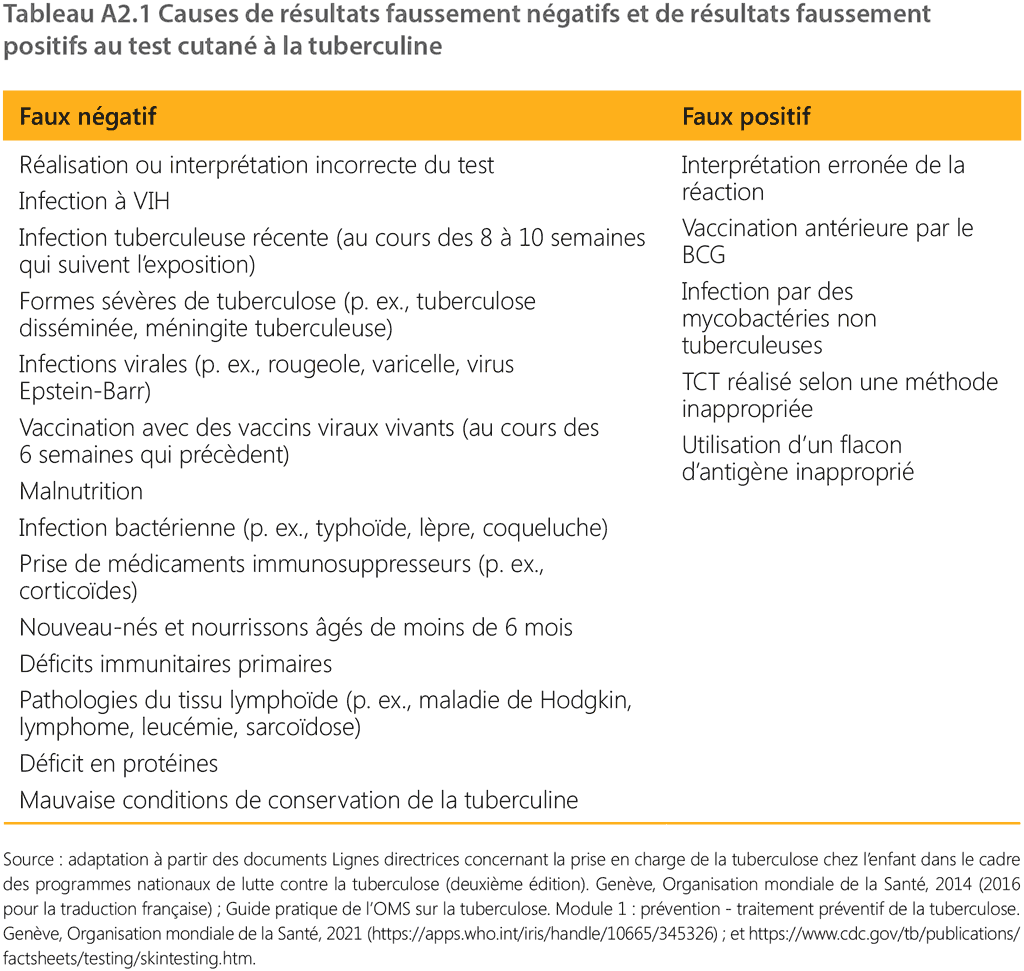
- Les causes de résultats faussement négatifs et de résultats faussement positifs au TCT sont présentées au Tableau A2.1.
 Retour
Retour