Enlaces transversales de Book para 5.2.6.1. Treatment of TB meningitis and osteoarticular TB
Tras la infección por M. tuberculosis, los niños de corta edad tienen un riesgo elevado de desarrollar las formas más graves de la enfermedad, la más devastadora de las cuales es la meningitis por TB. Esta afecta principalmente a los niños de corta edad (4). Hasta 15% de la TB infantil se presenta como meningitis por TB (92). Con una incidencia decreciente de la meningitis bacteriana atribuida a otras causas, la TB es la principal causa de meningitis bacteriana en muchos entornos (93). La meningitis por TB se asocia a una mortalidad y morbilidad significativas. En una revisión sistemática y un metanálisis publicados en el 2014, se estimó que el riesgo de muerte para los niños de hasta 14 años con meningitis por TB era de 19,3%, y que el riesgo de secuelas neurológicas en los supervivientes era de 36,7% (94). Incluso en los niños sin secuelas neurológicas graves, el déficit de atención y los trastornos de conducta son comunes tras el diagnóstico de meningitis por TB, y la carga económica para las familias y la sociedad es elevada. Desde 1985 se utiliza en Sudáfrica un esquema de tratamiento intensivo de seis meses, con resultados relativamente favorables (95, 96). No se observaron recaídas en un subgrupo de pacientes cuyo seguimiento se prolongó durante dos años tras completar el tratamiento (95).
Para las directrices unificadas del 2022, se llevó a cabo una revisión sistemática y un metanálisis con el fin de comparar la eficacia del esquema de tratamiento intensivo corto utilizado en Sudáfrica y el esquema actual de 12 meses recomendado por la OMS (6). En el esquema convencional de 12 meses, que consiste en la administración diaria de isoniacida, rifampicina, etambutol y pirazinamida durante los primeros dos meses, seguida por la administración diaria de isoniacida y rifampicina durante 10 meses más (2HRZE/10HR), se utilizan dosis iguales a las del tratamiento de la TB pulmonar (6, 97). La recomendación sobre el uso del esquema de 12 meses se basó en una revisión bibliográfica (98) y se incluyó por vez primera en el documento Rapid advice: treatment of tuberculosis in children del 2010 (97). El esquema intensivo corto consiste en la administración diaria de isoniacida, rifampicina, pirazinamida y etionamida durante seis meses (6HRZEto), y las dosis de isoniacida y rifampicina en mg/kg son más altas que en el esquema de 12 meses (99). La etionamida atraviesa bien la barrera hematoencefálica (98). El esquema de 6HRZEto se asoció a menores tasas de mortalidad y mayores tasas de éxito del tratamiento, pero a una proporción mayor de secuelas neurológicas entre los supervivientes en comparación con el esquema convencional de 12 meses.
El esquema intensivo corto se recomienda condicionalmente como opción de tratamiento alternativa al esquema convencional de 12 meses (véase el recuadro 5.5). Se pueden encontrar más detalles en las directrices sobre el manejo de la TB en la población infantil y adolescente (3).

Los esquemas de tratamiento para la TB extrapulmonar se resumen en el cuadro 5.2.
Cuadro 5.2. Esquemas de tratamiento para la TB extrapulmonar
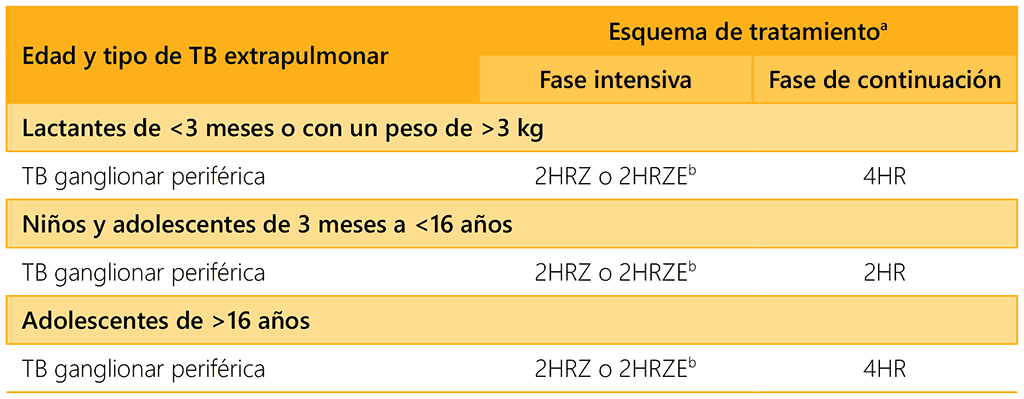
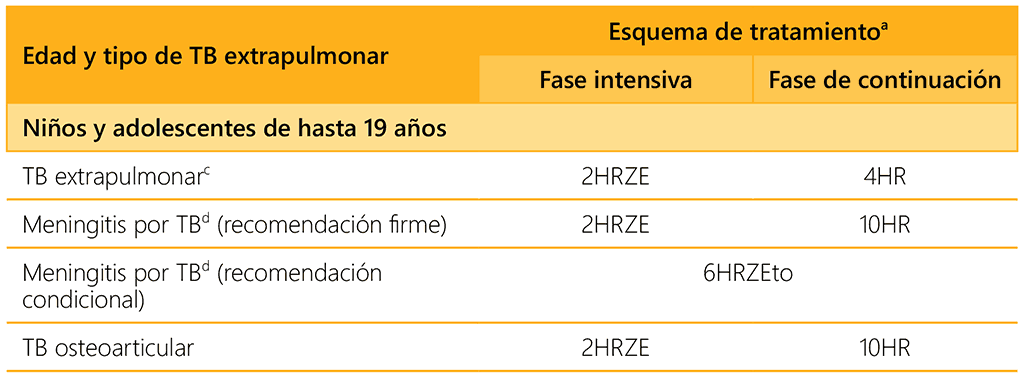
a El código convencional para los esquemas de tratamiento de la TB utiliza una abreviatura para cada medicamento: isoniacida (H), rifampicina (R), pirazinamida (Z), etambutol (E) y etionamida (Eto). Un esquema consta de dos fases: la intensiva y la de continuación (excepto el esquema de 6HRZEto). El número que aparece frente a cada fase representa su duración en meses. Por ejemplo, el esquema de 2HRZE consiste en el tratamiento con isoniacida, rifampicina, pirazinamida y etambutol durante dos meses.
b Los entornos de prevalencia alta de infección por el VIH se definen como una prevalencia ≥1% en las embarazadas adultas o ≥5% en las personas con TB. Los PNT de los países establecen los umbrales de la prevalencia baja, moderada o alta de resistencia a la isoniacida.
c Incluye todas las formas de TB extrapulmonar excepto la TB ganglionar periférica, la meningitis por TB y la TB osteoarticular.
d Incluye todas las formas de TB que afectan al SNC.
 Reacción
Reacción