Enlaces transversales de Book para Introduction
La tuberculosis farmacorresistente (TB-DR) sigue siendo un problema de salud pública que cobra un alto precio a los pacientes, las comunidades y los sistemas de atención de la salud. Según estimaciones mundiales recientes, en el 2018 se registraron alrededor de medio millón de nuevos casos de TB resistente a la rifampicina o TB multirresistente (TB-RR/MDR), de los cuales se notificó menos del 40% de la carga estimada, y en el 32% se informó que se había iniciado un tratamiento de segunda línea (1). Los esquemas de tratamiento actuales para los pacientes con TB-RR/MDR distan mucho de ser satisfactorios. En comparación con los tratamientos para las formas de TB farmacosensibles, estos esquemas requieren un período de tratamiento más largo, un mayor número diario de comprimidos o cápsulas, y el uso de medicamentos con mayor toxicidad; además, los pacientes pueden presentar eventos adversos importantes y los resultados del tratamiento pueden ser peores. A nivel mundial, aunque han aumentado las tasas de éxito del tratamiento, casi el 15% de los pacientes con TB-RR/ MDR fallecen a causa de la enfermedad (1).
El Programa Mundial sobre Tuberculosis de la OMS combina ahora todas las recomendaciones actuales en un conjunto general de directrices unificadas sobre la TB. Las directrices contendrán recomendaciones relativas a todas las esferas relacionadas con el manejo programático de la TB (por ejemplo, la detección, el tratamiento preventivo, el diagnóstico, el apoyo a los pacientes y el tratamiento de la TB farmacosensible y la TB-DR). Las directrices unificadas tendrán módulos específicos para cada área programática. El presente módulo se refiere al tratamiento de la TB-DR y contiene recomendaciones de la OMS que se han formulado en fecha reciente y que se publican aquí por primera vez, así como recomendaciones existentes que se han publicado en otras directrices de la OMS en las que se aplicó el método GRADE (clasificación de la valoración, elaboración y evaluación de las recomendaciones).
Estructura del documento
En el presente documento, la parte dedicada a las recomendaciones comprende siete secciones principales que abarcan diversos aspectos del tratamiento de la TB-DR. Se tratan los siguientes aspectos:
- el esquema de 6 meses de bedaquilina, pretomanid, linezolid y moxifloxacina (BPaLM) para los pacientes con TB-RR/MDR o con TB previa a ser extensamente resistente (TB-pre-XDR) (sección 1);
- los esquemas totalmente orales de 9 meses contra la TB-RR/MDR (sección 2);
- la composición y duración de los esquemas alargados contra la TB-RR/MDR (sección 3);
- el tratamiento de la TB sensible a la rifampicina y resistente a la isoniacida (sección 4);
- el seguimiento de la respuesta de los pacientes al tratamiento contra la TB-RR/MDR (sección 5);
- el tratamiento antirretroviral (TAR) para las personas que siguen esquemas contra la TB-RR/MDR (sección 6);
- la función del tratamiento quirúrgico para los pacientes que siguen tratamiento farmacológico contra la TB-RR/MDR (sección 7).
Cada sección comienza con las recomendaciones actuales de la OMS en ese tema y luego se ofrece información sobre la evidencia empleada para fundamentar dichas recomendaciones; un resumen de los análisis que se realizaron sobre la base de la evidencia; consideraciones relativas a subgrupos poblacionales específicos; y consideraciones para la implementación y para el seguimiento y la evaluación. Después de esto se presentan las brechas en materia de investigación detectadas para cada una de las secciones. En los anexos en línea se ofrecen más detalles sobre los métodos, los grupos de elaboración de las directrices, los análisis, los datos sin publicar y los planes de análisis estadístico. En el capítulo pertinente del Manual operativo de la OMS sobre la tuberculosis, un documento aparte que tiene por objeto contribuir a las medidas de implementación, se presenta información adicional sobre el manejo de la TB-RR/MDR (2, 3). Las recomendaciones detalladas que aquí se presentan sustituyen a todas las directrices de la OMS, anteriores y actuales, sobre el tratamiento de la TB-DR.
Antecedentes
El tratamiento eficaz de la TB, incluidas sus formas farmacorresistentes, se basa en el uso de varios medicamentos administrados en combinación durante un período suficiente. En los últimos años, se ha avanzado mucho en la determinación de los medicamentos y de esquemas acortados de tratamiento más eficaces y seguros. Desde la década de 1990, la OMS ha evaluado periódicamente la evidencia sobre el uso de combinaciones de determinados fármacos y de combinaciones de esquemas de diferentes duraciones (4-13). Históricamente, los pacientes con ciertos patrones de farmacorresistencia solían recibir tratamiento durante 20 meses o más. En el 2016, se recomendó un esquema de tratamiento acortado estandarizado (de 9-12 meses) para los pacientes con cepas de TB-RR/MDR no resistentes a las fluoroquinolonas ni a fármacos inyectables de segunda línea, aunque los esquemas alargados (de 18-20 meses) seguían siendo una opción para los pacientes que no reunieran los requisitos para la opción acortada. Las modificaciones posteriores de esos esquemas terapéuticos llevaron a la OMS a evaluar la nueva evidencia, lo que a su vez dio lugar a recomendaciones modificadas, en las que se equilibraban la eficacia y los daños de nuevos esquemas o de modificaciones de esquemas recomendados.
El interés por reducir la duración del tratamiento contra la TB-RR/MDR ha impulsado en los últimos años varias iniciativas para tratar a los pacientes con esquemas acortados en condiciones programáticas y de ensayos clínicos (14-19). Cuando se utilizan en pacientes con TB-RR/MDR cuidadosamente seleccionados que no han estado expuestos o no tienen resistencia adicional a fármacos de segunda línea, estos esquemas pueden lograr una curación sin recaídas en alrededor del 80% de los casos o más, incluso en condiciones programáticas (14, 18). En el 2016, teniendo en cuenta datos de estudios de observación de los esquemas acortados estandarizados en varios países de África y Asia, la OMS recomendó por primera vez un esquema acortado estandarizado de 9-12 meses contra la TB-MDR para los pacientes que reunieran las condiciones necesarias (11). En el 2018, a raíz de los resultados del ensayo STREAM (sigla en inglés de “esquema estandarizado de tratamiento con fármacos contra la TB para pacientes con TB-MDR”, etapa 1), se publicó una recomendación modificada sobre el uso de un esquema acortado contra la TB-MDR, tras una evaluación de la evidencia y una clasificación de los beneficios y los daños atribuidos a determinados fármacos; la modificación incluyó la recomendación de sustituir el fármaco inyectable, es decir la kanamicina (o la capreomicina), por la amikacina (12).
La evidencia de efectos permanentes atribuidos a la toxicidad de los fármacos inyectables ha propiciado avances adicionales en el desarrollo de nuevos tratamientos, como esquemas acortados que prescinden de los medicamentos inyectables. En concreto, el Departamento de Salud de Sudáfrica compartió con la OMS datos de estudios de observación sobre un esquema acortado totalmente oral, de 9 meses de duración, que contenía bedaquilina. Se examinó la información sobre ese esquema, y la OMS lo ha recomendado desde el 2019, con la siguiente combinación de medicamentos: bedaquilina (utilizada durante 6 meses), en combinación con levofloxacina/moxifloxacina, etionamida, etambutol, isoniacida (en dosis altas), pirazinamida y clofazimina durante 4 meses (con la posibilidad de prolongarlo a 6 meses si el paciente sigue dando positivo en la baciloscopia de esputo al cabo de 4 meses), seguido de 5 meses de tratamiento con levofloxacina/moxifloxacina, clofazimina, etambutol y pirazinamida (4-6 Bdq[6]-Lfx[Mfx]-Eto-E-Z-Hh-Cfz /5 Lfx[Mfx]-Cfz-Z-E).
La necesidad apremiante de contar con esquemas de tratamiento más eficaces para los pacientes con farmacorresistencia extensa, incluida la resistencia a las fluoroquinolonas y perfiles de farmacorresistencia más amplios, ha impulsado varios estudios e iniciativas para probar esquemas de tratamiento más eficaces y novedosos, que incluyen medicamentos nuevos o reposicionados. Uno de los primeros estudios fue el estudio Nix-TB, realizado por TB Alliance. El estudio Nix-TB fue un estudio de observación, de cohorte, de fase III, sin enmascaramiento, de un solo grupo, en el que se evaluaron la seguridad, la eficacia, la tolerabilidad y las propiedades farmacocinéticas de un esquema de tratamiento de 6 meses con bedaquilina, pretomanid y linezolid (BPaL), susceptible de ampliación a 9 meses en los pacientes que omitieron dosis o que seguían teniendo resultados positivos en los cultivos o pasaron de tener resultados negativos a tener resultados positivos entre el cuarto y el sexto mes de tratamiento (20). El estudio se llevó a cabo entre el 2014 y el 2019 en tres centros, todos ellos de Sudáfrica; el primer paciente se incorporó en abril del 2015. El estudio Nix-TB aportó a la OMS evidencia, que fue examinada por el grupo de elaboración de las directrices en noviembre del 2019 y dio lugar a la recomendación anterior sobre el uso del esquema de BPaL en pacientes con TB-pre-XDR, en condiciones de investigación operativa. Dos ensayos clínicos aleatorizados que concluyeron en el 2021 (TB-PRACTECAL y ZeNix) aportaron nueva evidencia y motivaron una evaluación de la OMS para elaborar recomendaciones nuevas o actualizadas sobre el tratamiento contra la TB-RR/MDR.
Alcance de la actualización del 2022 y evidencia disponible
En el presente módulo sobre el tratamiento contra la TB-DR se ofrecen recomendaciones específicas sobre el tratamiento de la TB-DR, incluido el uso de esquemas contra la TB sensible a la rifampicina y resistente a la isoniacida (TB-Hr), esquemas acortados totalmente orales contra la TB-RR/MDR, esquemas alargados contra la TB-RR/MDR, el seguimiento de la respuesta de los pacientes al tratamiento contra la TB-RR/MDR, el inicio del TAR en los pacientes que siguen esquemas de segunda línea contra la TB, y el tratamiento quirúrgico para los pacientes que siguen tratamiento farmacológico contra la TB-MDR.
Dos nuevas recomendaciones, fruto de la reunión del 2022 del grupo de elaboración de las directrices convocada por la OMS, se refieren al uso de nuevos esquemas de 6 meses de duración, a la posología del linezolid y al uso de esquemas modificados de 9 meses de duración.
El acceso a evidencia nueva se logró mediante la colaboración estrecha y la participación de programas nacionales de TB (PNT), investigadores y una alianza sin fines de lucro para el desarrollo de productos (TB Alliance), que investigaron la eficacia y la seguridad de estas intervenciones (véase el anexo 1 en la web).
La evidencia aportada para la revisión del grupo de elaboración de las directrices sobre el uso de nuevos esquemas de 6 meses de duración procedía del ensayo TB-PRACTECAL (evidencia sobre el uso de los esquemas de BPaLM; bedaquilina, pretomanid, linezolid y clofazimina [BPaLC]; y BPaL), el ensayo ZeNix (evidencia sobre el uso del esquema de BPaL con diferentes esquemas posológicos de linezolid) y el estudio Nix-TB (evidencia sobre el uso del esquema de BPaL). La evidencia sobre el uso de un nuevo esquema acortado de 9 meses de duración procedía de los datos programáticos proporcionados por el PNT de Sudáfrica.
Además, se disponía de evidencia sobre los demás esquemas de tratamiento que se utilizaron como comparadores externos, para estimar la eficacia de los esquemas de intervención. La evidencia incluía datos sobre el uso del esquema acortado totalmente oral que contiene bedaquilina recomendado por la OMS (datos procedentes de la implementación programática en Sudáfrica) y sobre los esquemas alargados recomendados por la OMS (datos procedentes de programas nacionales de Belarús, Georgia, India, República de Moldova, Mozambique, Papua Nueva Guinea, Federación de Rusia y Somalia); datos del trabajo de campo de Médicos Sin Fronteras en varios países; y cohortes del proyecto Fin de la TB proporcionados por Médicos Sin Fronteras y Partners in Health.
Al preparar la actualización de las directrices, el Programa Mundial sobre Tuberculosis de la OMS también recibió datos de otro ensayo —el ensayo Newer and Emerging Treatment for TB-RR/MDR (NExT)—, un ensayo clínico aleatorizado de fase II-III, sin enmascaramiento, realizado en Sudáfrica, en el que se evaluó la eficacia de un esquema totalmente oral de 6-9 meses para el tratamiento de la TB-MDR (21) en comparación con un esquema local de referencia en ese momento. Se agradece al investigador principal y a los colegas de la Universidad de Ciudad del Cabo y del Consejo Sudafricano de Investigación Médica que hayan compartido los datos. Sin embargo, durante la reunión del grupo de elaboración de las directrices, el panel decidió que los datos de este estudio no podían utilizarse para complementar el debate sobre la pregunta en formato PICO (pregunta sobre población, intervención, comparador y resultado) diseñada para ese estudio, debido a la conclusión anticipada del ensayo y a la variabilidad de los componentes del esquema de intervención. Esto no menoscaba el gran valor de los resultados del ensayo, que reiteran la inferioridad y el perfil de seguridad significativamente peor de los esquemas contra la TB-DR basados en medicamentos inyectables y fluoroquinolonas (pero que no incluyen los fármacos nuevos ni los fármacos reposicionados). Es importante destacar que el ensayo mostró que se podían conseguir mejores resultados con un esquema totalmente oral de 6 meses que con los esquemas tradicionales de 9 meses o más basados en medicamentos inyectables, lo que respalda el concepto de un esquema de tratamiento totalmente oral de 6 meses contra la TB-RR/MDR.
En el cuadro B se describe la evidencia que los investigadores y los PNT compartieron generosamente con el Programa Mundial sobre Tuberculosis de la OMS. El Programa Mundial sobre Tuberculosis de la OMS agradece y elogia a todos los asociados, PNT e investigadores por haber compartido sus datos
Cuadro B. Evidencia disponible para la actualización de las directrices
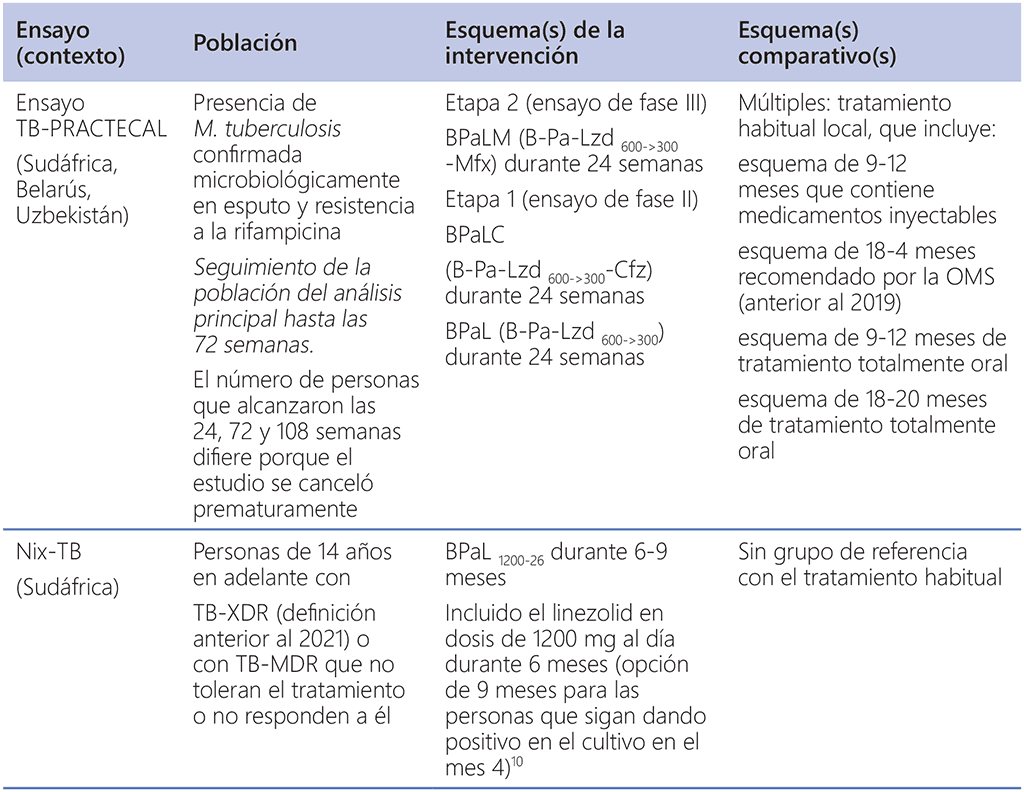
BPaL: bedaquilina, pretomanid y linezolid; BPaLC: bedaquilina, pretomanid, linezolid y clofazimina; BPaLM: bedaquilina, pretomanid, linezolid y moxifloxacina; VIH: virus de la inmunodeficiencia humana; DPI: conjunto de datos de pacientes individuales; M. tuberculosis: Mycobacterium tuberculosis; TB-MDR: tuberculosis multirresistente; TB: tuberculosis; OMS: Organización Mundial de la Salud; TB-XDR: TB extensamente resistente.
Público destinatario
Las presentes directrices están dirigidas principalmente a los responsables de la formulación de políticas de los ministerios de salud o a los gerentes de los PNT que formulan las directrices de tratamiento de la TB específicas de cada país o que participan en la planificación de los programas de tratamiento de la TB. Se prevé que también utilicen estas recomendaciones actualizadas los profesionales de la salud, incluido el personal médico y de enfermería y educadores que trabajan en organizaciones gubernamentales y no gubernamentales, así como los organismos técnicos que intervienen en el tratamiento de pacientes y en la organización de servicios de tratamiento.
10 Veintiún pacientes del estudio Nix-TB recibían linezolid en dosis de 600 mg al día al inicio del período de reclutamiento.
 Reacción
Reacción