Enlaces transversales de Book para Annex 1. Investment case for TB screening and preventive treatment
Mensajes dirigidos al ministerio de salud
• En la primera Reunión de Alto Nivel de las Naciones Unidas sobre la TB, celebrada el 26 de septiembre del 2018, los gobiernos nacionales se comprometieron a “prevenir la tuberculosis para las personas que corren un mayor riesgo de contraer la enfermedad mediante la rápida ampliación del acceso a pruebas para detectar la infección de tuberculosis, de conformidad con la situación interna en cada caso, y el suministro de tratamiento preventivo, prestando una atención especial a los países que soportan una carga mayor, de modo que al menos 30 millones de personas, incluidos 4 millones de niños menores de 5 años, 20 millones de miembros de hogares que están en contacto con personas afectadas por la tuberculosis y 6 millones de personas que tienen la infección por el VIH, reciban tratamiento preventivo para 2022, y con la previsión de llegar a varios millones más, y nos comprometemos también a desarrollar nuevas vacunas y aplicar otras estrategias de prevención de la tuberculosis, incluidos enfoques adaptados para la prevención y el control de la infección, y a adoptar medidas para prevenir la transmisión de la tuberculosis en los lugares de trabajo, las escuelas, los medios de transporte, los centros penitenciarios y otros entornos en que se congreguen las personas”.(11)
• En mayo del 2014, los gobiernos nacionales respaldaron una resolución de la Asamblea Mundial de la Salud en favor de la Estrategia Fin de la TB y sus metas con el objeto de poner fin a la epidemia mundial de TB, con las metas de reducir de 95% las defunciones por TB y disminuir los casos un 90% entre el 2015 y el 2035. La estrategia también se fija el objetivo de proporcionar el TPT a 90% de las personas que reúnen las condiciones para recibirlo, antes del 2025 (8).
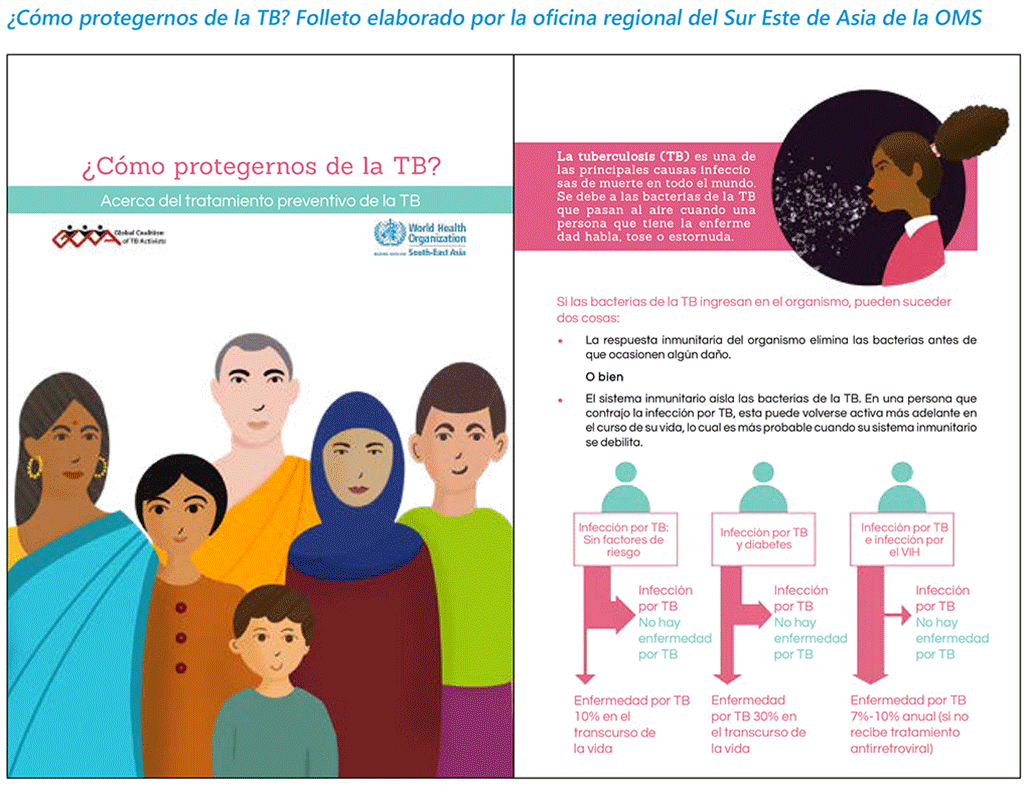
• El TPT es una intervención comprobada y eficaz encaminada a evitar la aparición de TB activa, reduciendo un 60% a 90% este riesgo, con respecto a las personas que no reciben TPT (136).
• El TPT, administrado a las personas con mayor riesgo de progresión de la infección por TB hacia la TB activa, sigue siendo una intervención mundial primordial para poner fin a la TB. El TPT forma parte de un conjunto más amplio de medidas, que van desde la detección de la TB activa, el control de la infección por TB, la prevención y la atención de la infección por el VIH, el manejo de otras enfermedades concomitantes y riesgos para la salud, un mejor acceso a la atención sanitaria y la protección social para todos con miras a erradicar la pobreza.
• Un gran número de muertes por TB podrían haberse evitado si el TPT se hubiese desplegado en todo el mundo para su uso programático en el 2008 según las recomendaciones de la OMS (137).Por consiguiente, es necesario adoptar medidas urgentes para su ejecución a escala nacional, con el fin de evitar sufrimientos extensos, costos catastróficos y defunciones. Si los programas comienzan ahora, los países pueden acelerar el cumplimiento de las metas de la Estrategia Fin de la TB.
• La gestión programática del TPT es un elemento clave del marco para la eliminación de la TB en todos los entornos y debe proseguirse con determinación, sobre todo en los ámbitos de incidencia baja de TB.
• El TPT acortado a base de rifamicina (4R, 3HP, 1HP y 3HR) ofrece opciones al TPI, que ha sido históricamente el principal enfoque, hasta hace poco. Es más probable que se complete un esquema acortado de TPT, dada su mejor tolerabilidad y gestión más sencilla en el marco programático y por lo tanto, puede tener un mayor potencial para salvar vidas. Se debe incrementar la demanda del acceso al TPT mediante la concientización de las personas en riesgo de contraer la TB y las comunidades afectadas por esta enfermedad. Los programas nacionales de salud deberían tener presente que son responsables de dispensar el TPT.
• Se debe reforzar el acceso a las pruebas y las investigaciones rápidas para diagnosticar la TB y la infección por TB (como la prueba Xpert® MTB/RIF, la radiografía de tórax, la determinación de LAM en orina, la PT o los IGRA) con inversiones en la infraestructura, los recursos humanos y la logística que respalden la ampliación del TPT a escala nacional.
• Es necesario establecer mecanismos e invertir en el fortalecimiento de la capacidad del personal de enfermería y los trabajadores de salud para asesorar a las personas con infección por el VIH y los pacientes con TB, así como a sus familiares y contactos, educarlos en materia de TPT, iniciar el TPT, dar seguimiento al tratamiento, reconocer y manejar los eventos adversos y también los signos de toxicidad posible y decidir cuándo es necesario suspender el TPT.
• La inversión en el fortalecimiento de los sistemas de registro y notificación sistemáticos usando herramientas digitales en la gestión programática del TPT facilitaría la supervisión de los progresos en la gestión de los programas y la asignación de recursos.
• Los grupos prioritarios para recibir el TPT son los contactos del hogar y los contactos estrechos de los pacientes con TB, las personas con infección por el VIH, con otras deficiencias inmunitarias o afecciones clínicas predisponentes (como la silicosis, la diálisis, el trasplante de órganos o de sangre). Los programas nacionales pueden considerar la posibilidad de integrar el TPT en un componente de búsqueda activa de casos de TB de su programa dirigido los grupos vulnerables de la población.
Mensajes dirigidos a los trabajadores de salud
• El TPT salva vidas, interrumpe la transmisión de la infección, previene la enfermedad y evita el sufrimiento debido a la TB. Algunas de las pruebas más sólidas vienen del ensayo TEMPRANO, que estudió el TPI en personas con infección por el VIH en Côte d’Ivoire. Los participantes que recibían TPI tuvieron una reducción de 37% de la mortalidad, con independencia de que también recibieran TAR, y los que recibían tanto el TPI como el TAR tuvieron una protección mayor contra la enfermedad grave y la muerte (17).
• Los esquemas de TPT recomendados en la actualidad ofrecen una protección duradera después de un ciclo de TPT en las personas con infección por el VIH, los contactos seronegativos al VIH y otros grupos en riesgo. Se ha demostrado que la protección oscila entre 6 y 19 años con el TPI.
• Existen diversos esquemas de TPT, algunos de ellos combinan dos fármacos contra la TB, la isoniacida y la rifapentina o la rifampicina y duran solo de 3 a 4 meses. La evidencia indica que son tan eficaces como los tratamientos más antiguos para prevenir la progresión hacia la TB activa y también más fáciles de completar. Aunque pueden ser más costosos a corto plazo, proporcionarían una protección más costo-efectiva, dado que más personas completan su tratamiento según lo prescrito. Las personas que reciben esquemas más cortos tienen muchas más probabilidades (hasta tres veces) de completar su ciclo de TPT que las personas que siguen esquemas más prolongados, lo que da lugar a mejores resultados y más vidas salvadas.
• Antes de iniciar el TPT, es primordial ofrecer asesoramiento a las personas en riesgo y sus familias para facultarlos a tomar una decisión fundamentada cuando aceptan el TPT, favorecer la adhesión del calendario del TPT y fomentar la notificación inmediata de los eventos adversos. Es fundamental educar a las personas que reciben el TPT acerca de los signos y los síntomas de los eventos adversos graves como la hepatitis inducida por medicamentos.
• Puede ser difícil y lento explicar a una persona que un ciclo de tratamiento médico con una duración de algunas semanas a varios meses es necesario, incluso sino está enferma. Es también importante apoyar y garantizar la adhesión para completar el ciclo completo de TPT.
• Hasta la fecha, no existe evidencia clara en favor de un aumento de la farmacorresistencia de la TB debida a la gestión programática del TPT. Sin embargo, se debe hacer todo lo posible para descartar la TB mediante los procedimientos recomendados. Si el tamizaje es negativo, la probabilidad de que surja la TB activa es mínima. Privar a las personas del TPT es una oportunidad desaprovechada de protegerlas a ellas y sus comunidades de enfermedades y muertes que pueden evitarse y en consecuencia podría considerarse contrario a la ética.
• Es necesario abordar la preocupación de causar perjuicios a personas por lo demás sanas. Sin embargo, una proporción muy pequeña de personas que reciben TPT presentan eventos adversos y la mayoría de los eventos adversos son autolimitantes y reversibles. Los esquemas acortados a base de rifamicina tienen un mejor perfil de seguridad. El hecho de contar con opciones para diferentes grupos de la población puede ayudar a disminuir al mínimo el riesgo.
• Todas las personas a quienes se receta el TPT, deberían recibir información clara sobre el calendario del tratamiento, los eventos adversos posibles (“efectos secundarios”) y los signos de alerta de salud que deben vigilar, para contactar con su prestador de atención o suspender el TPT.
• El registro y la notificación sistemáticos son importantes tanto para documentar la atención individual como para supervisar los indicadores de desempeño del programa.
• Con una capacitación apropiada en materia de conocimientos y aptitudes, el personal de enfermería y otros trabajadores de salud de primera línea en la periferia pueden realizar la mayoría de las tareas clínicas que exige la gestión programática del TPT. Esto incluye las decisiones sobre las pruebas de detección de la infección por TB y la TB activa, la interpretación de los resultados, los criterios de aptitud para recibir el TPT, el inicio del TPT y el seguimiento de su adhesión, las decisiones acerca de suspender o cambiar el TPT (por ejemplo, en el caso de eventos adversos) o reanudarlo (por ejemplo, después de una interrupción por la persona tratada). En la mayoría de los casos no hay necesidad de buscar opinión médica o de un especialista al tomar estas decisiones; sin embargo, deberían adoptarse medidas que permitan obtener este apoyo en caso de que sea necesario.
Mensajes dirigidos a las personas con infección por el VIH y las personas a quien se ofrece el TPT
• Usted (o sus familiares) NO tiene la enfermedad por TB. Usted (o sus familiares) puede tener una infección que podría convertirse en TB activa. La TB es una enfermedad grave que podría poner en peligro su vida y propagarse a sus familiares, vecinos o colegas.
• Su doctor o prestador de atención de salud determinó que usted se beneficiaría con el TPT (para usted o sus familiares), aunque usted (o sus familiares) esté sano el día de hoy. El TPT puede disminuir de un 60% a un 90% su riesgo de contraer la TB activa. En la mayoría de las personas el TPT no causará ningún malestar ni eventos adversos (“efectos secundarios”). Sin embargo, si aparecen eventos adversos, su cuidador le hará un seguimiento periódico y le prestará la atención necesaria para superarlos. Su prestador de atención sanitaria le informará acerca de los eventos adversos comunes del TPT que se le ofrece. Aun así, usted es libre de aceptar el TPT o de optar por no recibirlo o interrumpirlo después de haberlo comenzado.
• La protección que ofrece el TPT es óptima solo cuando se completa el ciclo de TPT, tal como se ha recetado. Si usted decide tomar el TPT, por favor recuerde tomarlo según se lo indique su prestador de atención de salud.
• Si usted (o sus familiares) nota la aparición de algún evento adverso, consulte con su trabajador de salud lo más pronto posible. Si observa señales de alerta (como signos de ictericia, o sea un tinte amarillo de la piel y el blanco de los ojos) interrumpa el TPT y busque atención y apoyo en un establecimiento de salud.
• Si usted (o sus familiares) recibe un TPT a base de rifamicina y desea evitar el embarazo, es importante señalar que la rifapentina (y otras rifamicinas) disminuye la eficacia de los anticonceptivos hormonales (138). Usted (o sus familiares) debe considerar la posibilidad de usar un anticonceptivo diferente o un método anticonceptivo de barrera mientras está tomando un TPT a base de rifapentina o rifampicina.
• Padres o tutores legales: dar el TPT a sus hijos los protegerá de contraer la TB que puede ser difícil de diagnosticar y podría tener efectos negativos que duran mucho tiempo. En la actualidad se cuenta con medicamentos adaptados a los niños que se disuelven en agua, tienen un sabor agradable y facilitan que su hijo tome el tratamiento con regularidad.
Mensajes dirigidos a la comunidad
• La TB es una enfermedad contagiosa que se transmite por el aire cuando una persona con TB contagiosa tose. Tener TB se asocia con una morbilidad y mortalidad considerables incluso cuando se trata. Aunque las personas con TB completen con éxito el tratamiento, en algunas persisten daños considerables en el pulmón u otros órganos, que pueden alterar seriamente la calidad de vida.
• Sin embargo, la TB se puede prevenir y es mucho mejor prevenir que curar. Existen varias opciones para prevenir la TB y reducir la carga de la enfermedad en la comunidad. Estos medios incluyen la detección temprana y el tratamiento de las personas con TB, la vacunación contra la TB a los lactantes y la administración del TPT a las personas que se encuentran bien, pero estuvieron expuestas a la TB o corren un riesgo mayor de contraer la enfermedad.
• En un esfuerzo por reducir el número de personas que contraen la TB cada año, los países se comprometieron a administrar el TPT a las personas que han estado expuestas o que ya tienen la infección por TB en su organismo, incluso si la infección aún no ha progresado hacia la TB activa, como las personas con infección por el VIH o los hijos y familiares de pacientes con TB. La administración del tratamiento a estas personas prevendrá en ellos la TB y tendrá como resultado una comunidad más sana.
• La infección por TB es extremadamente común. Las personas en la comunidad que requieren TPT no están enfermas, no tosen y no presentan ningún riesgo de transmitir la TB a nadie más. El TPT se receta para minimizar el riesgo futuro de que una persona tenga TB activa. El tratamiento también protege la comunidad porque la TB es una enfermedad contagiosa.
• Los fármacos usados en el TPT son en general muy seguros. Ahora se cuenta con esquemas acortados de TPT que combinan dos fármacos contra la TB, es decir la isoniacida con la rifapentina o la rifampicina. La evidencia indica que estos son tratamientos eficaces para prevenir la progresión hacia la enfermedad por TB. Estos esquemas de TPT tienen menos efectos secundarios y son más fáciles de tomar para las personas. Sin embargo, puede ser difícil que las personas con infección por TB, que no tienen síntomas, comprendan la necesidad de tomar un medicamento para tratar la infección.
• A diferencia del tratamiento de la TB activa que dura 6 meses o más, existen ahora esquemas acortados de TPT que pueden completarse en 4 a 12 semanas. Todo TPT debe completarse como se ha prescrito para que sea eficaz.
• Puede ser un reto para una persona completar el ciclo completo del TPT. Hay formas de apoyar a las personas que reciben el TPT para que lo completen, en colaboración con los agentes comunitarios de salud, las comunidades afectadas, los sobrevivientes de la TB, las organizaciones de la sociedad civil y las organizaciones no gubernamentales.
• Al mantener a los adultos libres de TB, se evitará que los niños estén expuestos a la TB y tendrán vidas más sanas mientras crecen. Al mismo tiempo, el hecho de mantener a las personas con infección por el VIH exentas de TB disminuye su sufrimiento y les ayuda a llevar vidas más sanas y más largas sin TB.
• Aunque las personas con infección por el VIH respondan bien al TAR, aun así pueden contraer la TB. La infección por TB puede pasar desapercibida en ellos durante mucho tiempo, hasta que sea demasiado tarde. Tomar el TPT asegurará que las personas con infección por el VIH estarán protegidas de la TB. No tomar el TPT es una oportunidad desaprovechada de prevenir una enfermedad innecesaria e incluso la muerte.
• La mayoría de los niños que contraen la infección por TB han contraído la infección a causa de un adulto, ya sea uno de los padres u otra persona en el hogar. Los niños también corren un riesgo mayor de tener TB activa en los años siguientes y se beneficiarían con el TPT. Es importante que cuando se detecta la TB en un miembro de la familia, se examine a los familiares, incluidos los niños y se les aliente a que tomen el TPT.
• Es necesario crear demanda mediante el intercambio de información con las comunidades para acceder al TPT y promover el TPT en las personas que necesitan protegerse de la infección y la enfermedad por TB.
• La comunidad de personas con infección por el VIH, las personas afectadas por la TB, los sobrevivientes de la TB, las organizaciones de la sociedad civil que trabajan con los niños y las organizaciones de la sociedad civil y las ONG que trabajan en el campo de la TB se encuentran en una posición privilegiada para preconizar decididamente el TPT. Tienen una función importante en el tamizaje por síntomas de los contactos del hogar y la comunidad, la motivación de las personas y su derivación para acceder al TPT, el cabildeo y la promoción de la causa frente a los ministerios de salud locales y nacionales, la asignación de recursos y el aumento de la demanda de acceso al TPT en sus países y localidades.





 Reacción
Reacción