Enlaces transversales de Book para 4. Testing for TB infection
Punto de decisión sobre la importancia de la PT o el IGRA
¿Cuál es la importancia de realizar pruebas para detectar la infección por TB antes de iniciar el TPT en los grupos destinatarios priorizados por el ministerio de salud?
Así como descartar la TB es una etapa fundamental antes de iniciar el TPT, confirmar la infección por TB antes de iniciar el TPT puede aumentar la certeza de que el TPT será benéfico para las personas destinatarias. Sin embargo, no existe ninguna prueba de referencia para diagnosticar la infección por TB. Las pruebas disponibles en la actualidad son indirectas y su buen funcionamiento depende de que la persona haya desarrollado una respuesta inmunitaria. Un resultado seropositivo por cualquiera de los métodos no es por sí mismo un indicador fiable de que la infección progresará hacia la TB activa. En cambio, un resultado seronegativo de las pruebas no descarta la infección por TB, dada la posibilidad de resultados negativos falsos en los grupos vulnerables, como los niños pequeños o las personas que recién han contraído la infección. Las autoridades nacionales de salud tienen que decidir cómo ejecutar las pruebas de la infección por TB en el marco de sus componentes de gestión programática del TPT, teniendo en cuenta estas incertidumbres, el equilibrio entre las ventajas y los daños a escala individual de esperar un resultado de las pruebas antes de iniciar el TPT y las dificultades logísticas para adquirir y ejecutar las pruebas donde más se necesitan.
Recomendación de la OMS: 16. Para detectar la ILTB se puede utilizar ya sea una prueba de la tuberculina (PT) o un ensayo de liberación de interferón γ (IGRA).
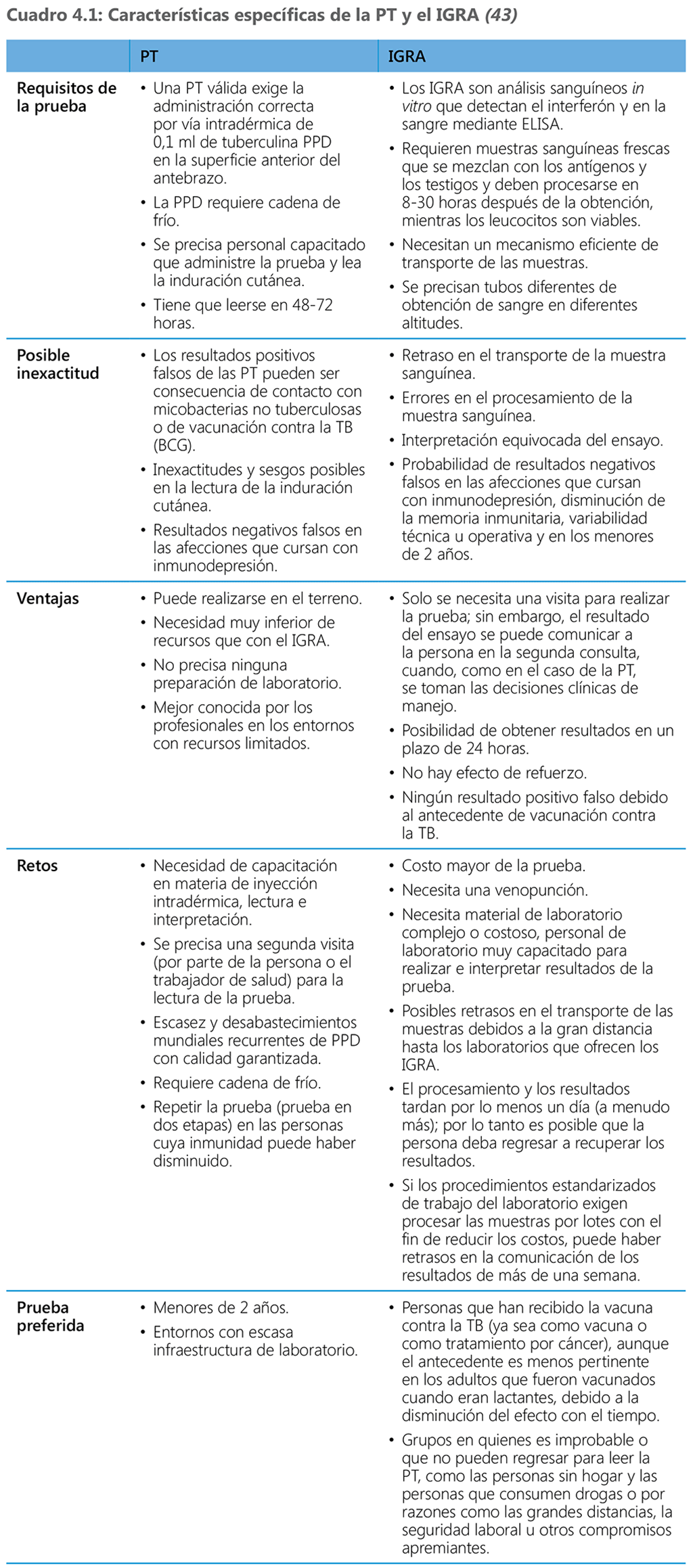
Las pruebas que se recomiendan en la actualidad para la infección por TB son la PT y el IGRA. Ambas pruebas miden la sensibilización del sistema inmunitario (hipersensibilidad de tipo IV o retardada) a los antígenos proteicos micobacterianos, que ocurre después de la infección por M. tuberculosis. La PT mide una reacción de hipersensibilidad retardada a la exposición a derivados proteicos purificados (PPD) de las micobacterias y los IGRA miden la cantidad de interferón g liberado in vitro por los leucocitos, cuando se ponen en contacto con antígenos de M. tuberculosis (QuantiFERON-TB Gold in‑tube) o el número de linfocitos T productores de interferón g (T-SPOT.TB). Un diagnóstico de infección por TB se debe complementar con un resultado negativo de la investigación de la TB activa que incluye la evaluación clínica, la radiografía de tórax y el examen del esputo u otra muestra apropiada cuando existen síntomas, en conformidad con la política nacional.
En un metanálisis realizado en el 2015, se encontró que la prevalencia consolidada de resultados seropositivos a estas pruebas en personas que cumplían los criterios para recibirlas era 61% en los países de ingresos bajos y medianos, comparada con 25% en los países de ingresos altos, lo que implica que en promedio, una de cada dos personas en los grupos destinatarios tiene probabilidades de obtener un resultado seropositivo (14). Los programas nacionales pueden tener en cuenta esta evidencia al decidir la importancia de realizar la prueba de la infección por TB.
Se puede usar ya sea una PT o un IGRA para investigar si existe infección por TB. No hay evidencia sólida que indique que se deba preferir uno u otro de los métodos con el fin de pronosticar la progresión de la infección hacia la TB activa. Ni la PT ni los IGRA deben usarse en personas con un riesgo bajo de contraer la infección por TB o la TB activa.
La elección de la prueba en el marco programático depende del costo, la disponibilidad, los recursos humanos y la infraestructura para prestar servicios de pruebas en el país. En el cuadro 4.1 se resumen las características de las PT y los IGRA disponibles actualmente. En los anexos 5 y 6 se ofrecen más detalles.
Importancia de realizar pruebas para detectar la infección por TB
En la decisión de realizar o no las pruebas de la infección por TB antes de administrar el TPT, interviene la prevalencia estimada de infección por TB en los grupos en riesgo, el riesgo de progresión hacia la TB y el riesgo de daños debidos a un TPT innecesario (en la figura 4.1 se resume la vía hacia la elección de la prueba). En el caso de las personas o los grupos poblacionales con mayor riesgo de daños debidos al TPT o un riesgo (relativamente) menor de progresión hacia la TB activa, puede preferirse confirmar la infección por TB. Por otra parte, en el caso de las personas o los grupos poblacionales con mayor probabilidad de infección, con un riesgo de progresión hacia la TB activa y de desenlaces desfavorables de la enfermedad, se justifica administrar el TPT sin realizar las pruebas.
Las personas con infección por el VIH que reciben TAR se benefician con el TPT, sea cual fuere el resultado de las pruebas de la infección por TB. Sin embargo, las personas con infección por el VIH que no reciben TAR y que obtienen un resultado seropositivo de infección por TB obtienen mayor beneficio con el TPT que las personas cuyo resultado es seronegativo (18). Sin embargo, la OMS aconseja que la prueba de la infección por TB no sea un requisito para iniciar el TPT en las personas con infección por el VIH y los contactos menores de 5 años, en especial en los países con incidencia alta de TB, dado que los beneficios del tratamiento (incluso sin la prueba) superan claramente los< riesgos (40). Además, estas pruebas no son sensibles y pueden dar un resultado negativo falso, sobre todo en las personas inmunodeprimidas que corren un riesgo mayor de presentar formas graves de la enfermedad y de muerte con la progresión hacia la TB activa. La respuesta inmunitaria a los antígenos de la TB es variable en las personas y los resultados de la PT y el IGRA podrían permanecer positivos, incluso después de finalizar con éxito el TPT. Por consiguiente, no se recomienda utilizar los resultados de estas pruebas para evaluar la eficacia del TPT. En general, la PT o el IGRA no deben considerarse un requisito para iniciar el TPT (en especial donde el acceso a los servicios de pruebas es aún muy limitado), dado que los beneficios del tratamiento (sin pruebas) siguen siendo superiores a los riesgos.
En las situaciones donde los programas nacionales recomienden realizar las pruebas de la infección por TB antes de administrar el TPT, la PT y el IGRA deben emplearse solo en los grupos en riesgo (como los grupos en riesgo por razones clínicas, los contactos mayores de 5 años, las personas privadas de la libertad y los trabajadores de salud). Las pruebas focalizadas ayudan a detectar, evaluar y tratar a las personas que corren un riesgo alto de contraer la infección por TB o de evolucionar hacia la TB activa cuando contraen la infección por M. tuberculosis. El hecho de contar con una prueba positiva de infección por TB en los contactos seronegativos al VIH o las personas en otros grupos Capítulo 4. Realización de pruebas para la detección de la infección por TB 34 en riesgo por razones clínicas (pacientes que inician un tratamiento con fármacos antagonistas del TNF, que están diálisis o se preparan para un trasplante de órgano o hematológico) puede afianzar en los médicos y los trabajadores de salud la idea de que la infección por TB es probable y que pueden iniciar el TPT.
Punto clave:Es conveniente que los gobiernos y los donantes inviertan y fortalezcan la capacidad del sistema de salud (recursos humanos, logística y cadena de abastecimientos y seguimiento y evaluación) en materia de PT e IGRA con el fin de evitar la administración innecesaria de TPT y los daños conexos, y de mejorar la aceptabilidad. Esto además facilitaría la adopción rápida de toda prueba nueva de la infección por TB aceptada para uso programático en el futuro. Sin embargo, la prueba de la infección por TB no es un requisito imperativo para la introducción y la ampliación del TPT.
Consideraciones relativas a la ejecución de los servicios de realización de pruebas para la detección de la infección por TB
Requisitos generales
• Definir en las directrices nacionales el grupo destinatario de las pruebas y la prueba escogida.
• Fortalecer la capacidad de los trabajadores de salud encargados de los diferentes componentes de los servicios de pruebas de la infección por TB (como la administración de la PT y la lectura del resultado, la obtención y el procesamiento de muestras sanguíneas para el IGRA, la recogida de las muestras y el transporte).
• Elaborar los procedimientos estandarizados de trabajo para la administración de la PT, la obtención y el procesamiento de muestras sanguíneas del IGRA y la interpretación de los resultados de las pruebas.
• Elaborar los procedimientos estandarizados de trabajo para el seguimiento apropiado después de la prueba, que incluye el acceso a una evaluación clínica, la radiografía de tórax y otras investigaciones de la TB, con el fin de decidir si la persona cumple los criterios para recibir el TPT.
• Crear instrumentos de trabajo que ayuden a los prestadores de atención a educar a la persona que se somete a las pruebas y a responder a las preguntas más frecuentes sobre la utilidad y el procedimiento de la PT o el IGRA.
• Crear herramientas para el registro y la notificación sistemáticos de los resultados de las pruebas y el vínculo con los servicios de atención y tratamiento (como la aplicación móvil PreventTB de la OMS [39]).
• Fortalecer los mecanismos de supervisión de apoyo y el seguimiento para una ejecución correcta.
Prueba de la tuberculina (PT)
• Garantizar la disponibilidad y el suministro de tuberculina en la cadena de frío, así como de jeringuillas, agujas y material fungible.
• Capacitar al personal tanto en materia de aplicación de inyecciones intradérmicas, como en lectura e interpretación del resultado y ofrecer fortalecimiento de la capacidad y supervisión de apoyo continuos, con el fin de conservar los niveles de competencia.
• Crear mecanismos que garanticen la aplicación estandarizada de los procedimientos de las pruebas, la tutoría y la supervisión y la realización de pruebas de fiabilidad estandarizadas y periódicas para la garantía de la calidad.
• Elaborar instrumentos de trabajo que indiquen las técnicas correctas de realización de la PT y medición de la induración y proporcionarlos a los trabajadores de salud.
• Establecer mecanismos para llamar a las personas que se sometieron a la prueba, con el fin de que regresen a la lectura en 48 a 72 horas después de la administración de la tuberculina o en otros casos asegurarse de realizar la lectura en el domicilio de la persona.
• Brindar ayuda económica para el transporte de las personas que se someten a las pruebas o los trabajadores de salud que las administran y leen los resultados.
• Elaborar y suministrar formularios de solicitud de PT y actualizar el sistema nacional de información para la gestión de la salud de manera que permita la documentación y la información de los resultados de la PT.
IGRA2
• Fortalecer la capacidad del sistema de laboratorios para realizar los IGRA (flebotomía, procesamiento de la muestra sanguínea, incubación y lectura del enzimoinmunoanálisis de adsorción en fase sólida[ELISA]). Los programas nacionales pueden aprovechar la colaboración con otros laboratorios que no son específicos de la TB, pero cuentan con la capacidad de obtener muestras sanguíneas y realizar el ELISA o con instituciones y laboratorios privados, mediante memorandos de entendimiento o bonos gratuitos para las personas que necesitan las pruebas.
• Garantizar la disponibilidad de técnicos de laboratorio capacitados en los laboratorios que realizan los IGRA.
• Establecer mecanismos que garanticen el transporte rápido de las muestras sanguíneas de los centros periféricos al laboratorio que realiza el IGRA (en 8 a 30 horas con el fin de permitir la incubación, según el tipo de IGRA).
• Garantizar el funcionamiento del material de laboratorio y crear un mecanismo de mantenimiento periódico de los equipos para el funcionamiento óptimo del laboratorio.
• Garantizar el abastecimiento de reactivos y tubos de examen apropiados para el IGRA, cuyo uso sea apto en las diferentes altitudes (Johannesburgo, en Sudáfrica, que está cerca de 1700 m por encima del nivel del mar necesita reactivos y tubos diferentes que un lugar más cercano a nivel del mar).3
• Garantizar el suministro de formularios de solicitud y registros de laboratorio actualizados y actualizar los sistemas de información de laboratorio para documentar y comunicar los resultadosde los IGRA.
Consideraciones adicionales relativas al financiamiento de la ejecución de los programas de pruebas
• Costo por prueba y cifra estimada de los grupos poblacionales destinatarios.
• Ayuda para el transporte de las personas que deben hacerse la PT y los trabajadores de salud para acceder a la realización de la PT y el IGRA y la lectura de la PT.
• Incentivo para los trabajadores de salud o los técnicos de laboratorio.
• Mantenimiento de la cadena de frío para la tuberculina.
• Capacitación, fortalecimiento de la capacidad y supervisión de apoyo permanentes.
• Mantenimiento de los servicios de laboratorio de IGRA y de la recogida y el transporte de muestras.
• Contratación de técnicos de laboratorio o de servicios de laboratorio, según sea necesario, incluso en el sector privado.
• Fortalecimiento de la gestión de la cadena de abastecimiento para garantizar el suministro ininterrumpido de tuberculina, tubos de recogida muestras sanguíneas o reactivos para la PT o el IGRA.
• Herramientas para la captación habitual de datos, de preferencia electrónicas.
2Uno de los IGRA evaluados y aprobados por la OMS fue el QuantiFERON-TB Gold In-tube (QFT-GIT). Los fabricantes de este ensayo pleanean eliminarlo gradualmente y sustituirlo por el QuantiFERON-TB Gold Plus, 4-Tube.
3 http://www.quantiferon.com/wp-content/uploads/2017/04/English_QFT_ELISA_R04_082016.pdf, consultado el 12 de marzo del 2020.
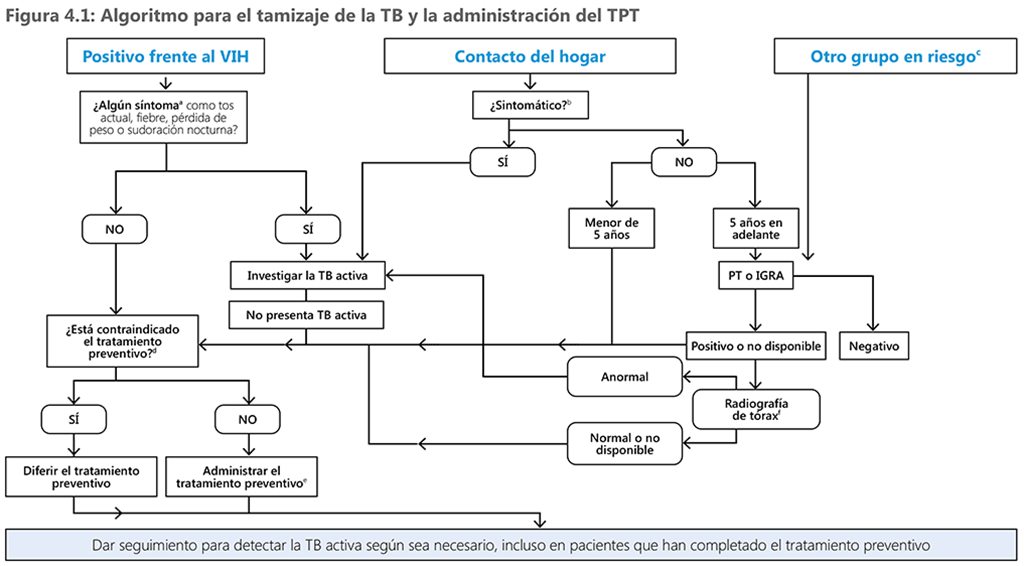
a. Si se trata de un menor de 10 años, alguna de las siguientes manifestaciones: tos actual o fiebre o antecedente de contacto con la TB, pérdida de peso referida o pérdida de peso confirmada de más del 5% desde la última consulta o aplanamiento de la curva de crecimiento o una puntuación Z del peso para la edad inferior a –2. Los lactantes asintomáticos menores de 1 año con infección por el VIH solo se tratan por ILTB si son contactos del hogar de un caso de TB. La PT o el IGRA pueden determinar quién obtendrá el mayor beneficio con el tratamiento preventivo. Se puede utilizar la radiografía de tórax en las personas con infección por el VIH que reciben TAR, antes de iniciar el tratamiento de la ILTB.
b. Alguna de las siguientes manifestaciones: tos o fiebre o sudoración nocturna o hemoptisis o pérdida de peso o dolor torácico, disnea o fatiga. Para considerar asintomáticos los menores de 5 años, tampoco deben presentar anorexia, retraso del crecimiento, inapetencia, reducción de la actividad o el juego.
c. Incluye la silicosis, la diálisis, el tratamiento con fármacos antagonistas del TNF, la preparación para un trasplante u otros riesgos definidos en las directrices nacionales. En las personas de esta categoría también se debe descartar la TB cuando presentan manifestaciones clínicas indicativas.
d. Incluye la hepatitis aguda o crónica; la neuropatía periférica (si se administra isoniacida); el consumo regular y excesivo de alcohol. El embarazo o el antecedente de TB no son contraindicaciones.
e. El esquema se escoge teniendo en cuenta la edad, la cepa (farmacosensible u otro), el riesgo de toxicidad, la disponibilidad y las preferencias.
f. La radiografía de tórax se pudo haber realizado antes o como parte de la búsqueda intensificada de casos.
 Reacción
Reacción